Тому, кто интересуется историческими книгами, наверняка приходилось читать об эпидемиях холеры, которые выкашивали порой целые города. Притом упоминания об этом заболевании встречаются по всему миру. На сегодняшний день болезнь не побеждена полностью, однако случаи заболевания в средних широтах достаточно редки: наибольшее число больных холерой приходится на страны третьего мира.
Холера представляет собой острую бактериальную кишечную инфекцию. Поражает это заболевание тонкий кишечник, при отсутствии должного лечения быстро приводит к резкому обезвоживанию, и, как следствие, смерти. Обычно болезнь носит эпидемиологический характер.
Что служит причиной заболевания
Возбудителем такой болезни, как холера, является группа бактерий, которую ещё называют холерными вибрионами. И как и при любом другом инфекционном заболевании, очень важен вопрос: как передаётся холера. На животных эти бактерии не приживаются в силу видовой невосприимчивости, так что заразиться, к примеру, от домашнего питомца нельзя. Исключение составляют только мухи, но только лишь по той причине, что эти насекомые часто копаются в экскрементах, а ведь фекалии – один из главных источников заражения. Также холерный вибрион прекрасно чувствует себя в щелочной среде, в воде, в продуктах. Ну и, конечно, можно заразиться болезнью напрямую – от человека к человеку.
Уничтожить почти всех возбудителей холеры можно путём кипячения, но в есть и отдельные виды, которые проявляют крайнюю степень устойчивости – к примеру, вибрион Эль-Тор.
Как проявляет себя болезнь
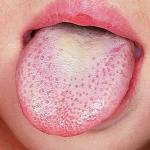
После заражения такой болезнью, как холера, симптомы проявляют себя не сразу. Инкубационный период обычно длится около дня-двух, но в некоторых случаях от заражения до первых признаков болезни проходит до 5 дней. Потом дают о себе знать следующие симптомы:
- Сильнейшая диарея с характерными каловыми массами (бесцветные выделения жидкой или кашицеобразной консистенции). Эти признаки появляются сразу же после того, как проходит инкубационный период. Порой человек может сходить в туалет не один десяток раз за сутки. Такие симптомы наиболее характерны для холеры.
- Тошнота, сопровождающаяся рвотой. Вначале рвотные массы состоят в основном из принятой пищи. Потом на смену ей приходит все та же бесцветная субстанция, больше всего похожая на жидкую разварившуюся рисовую кашу.
- Сильно снижена потребность выведения мочи: больной может мочиться от силы 1–2 раза в сутки, а то и не мочиться вовсе.
- Проявляются признаки обезвоживания: черты лица становятся угловатыми, острыми, слизистые сухими, больному постоянно хочется пить.
- Сильная слабость, заторможенность. Пульс и артериальное давление могут быть сильно снижены.
- Возникновение судорог, обычно поражаются жевательные и икроножные мышцы. Эти симптомы проявляются через несколько дней после первых проявлений заболевания.
Как видно из написанного выше, симптомы холеры чрезвычайно тревожны и не заметить их трудно. Особенно тяжело протекает холера у детей: критическая степень обезвоживания наступает куда быстрее, чем у взрослых, чаще наблюдаются судороги, нарушения в области нервной системы вплоть до комы. Потому, если симптомы проявили себя, крайне важно не терять ни минуты, ведь только своевременное лечение даст человеку возможность вернуться к нормальной жизни.
Как диагностируют заболевание
Наиболее точным способом определить, есть ли у человека холера, является забор биологического материала на анализ. Таковым материалом могут быть частицы каловых и рвотных масс больного. Возможно также взятие на анализ жёлчи, добытой при дуоденальном зондировании. Иногда практикуется ректальный забор материала: для этого в прямую кишку вводится на 5–19 см ватный тампон или алюминиевая петля. Собранные материалы нужно доставить на исследование в течение 2–3 часов, не позже. Если так быстро доставить не получается, то образцы следует поместить в специальную питательную среду.
Иногда, когда случаи заболевания холерой носят характер эпидемии, делается так называемое массовое исследование: пробы берутся сразу у 10 человек, и если в общей пробирке была обнаружена холера, то лишь тогда делаются индивидуальные анализы. Это в значительной мере помогает сэкономить время и материалы.
Как вылечить холеру

В силу высокой степени заразности холера лечится только в условиях стационара. Для больных отводят специальный изолированный блок в инфекционном отделении. Холере сопутствует сильнейшая слабость, поэтому при этом заболевании показан постельный режим, причём в некоторых случаях уместнее использовать специальную кровать, в которой есть отверстия для ягодиц, а также встроенные весы (кровать Филипса). Массаж и физиопроцедуры лечение не предусматривает.
Что до диеты, то на период лечения надо существенно снизить приём углеводов и жиров. Также под запрет попадает все, что провоцирует брожение и гниение. Если говорить о конкретных продуктах, то в острый период болезни следует избегать таких блюд:
- Жирные, наваристые бульоны.
- Супы на молоке.
- Свежеиспечённый хлеб и изделия из муки.
- Все молочные продукты.
- Свежие и сушёные овощи и фрукты.
- Сладкое: варенье, сахар, мёд, конфеты, пирожные и т. д.
- Пища с обилием острых специй.
- Копчёности.
Что же касается разрешённых продуктов, то к таковым относятся:
- Супы на воде со слизистыми крупами (рисом, овсянкой).
- Каши на воде: овсянка, перетёртый рис, манка.
- Сухарики из белого хлеба.
- Паровые котлетки или фрикадельки из нежирного мяса: телятины, крольчатины, куриного филе.
- Отвар шиповника, компот из смородины и/или айвы.
- Нежирный творог, перетёртый до состояния суфле.
По мере того как острый период проходит, можно вносить в диету некоторые послабления, но решать это должен только специалист.
После выздоровления, в период окончательной реабилитации рекомендуется добавить в рацион богатые калием продукты: бананы, курагу, смородину, виноград, сваренный в кожуре картофель.
Лечение при помощи медикаментов
В первое время лечение состоит в преодолении обезвоживания, т. е. в организм больного жидкость должна поступать быстрее, чем уходить. С этой целью пациенту дают выпить (или вводят при помощи зонда внутрь желудка) водно-солевой раствор, который состоит из воды, пищевой соды, соли, хлорида калия и сахара. При особенно тяжёлых состояниях вводят внутривенно солевой раствор.
Для того же, чтобы уничтожить возбудитель – холерных вибрионов, используют следующие антибиотики:
- Эритромицин. Для взрослых дозировка составляет по 5 кубиков каждые 6 часов.
- Тетрациклин. Назначается в количестве 0,3–0,5 г в одной дозе. Вводить его следует с интервалом в 6 часов.
- Левомицетин.
- Доксициклин.

Конечно, антибиотики не назначаются все разом – выбирается какой-то один из них. Притом указанные выше дозировки – примерные, точную дозу и количество приёмов в сутки должен назначить врач.
Профилактические меры – как избежать заражения
На сегодняшний день эпидемии холеры встречаются в Индии, Африке, некоторых странах Ближнего Востока. Если поездки туда не планируется, то тут поможет и общая профилактика. Состоит она в следующих мерах:
- При плавании в водоёмах необходимо тщательно следить, чтобы вода не попадала в рот.
- Воду из сомнительных источников следует перед употреблением прокипятить.
- Не следует покупать или принимать пищу в заведениях, если существуют сомнения в соблюдении там санитарных норм.
- Перед приёмом пищи руки необходимо тщательно вымыть горячей водой, а лучше – обработать антисептиком. В особенности это касается ситуаций, когда поесть надо на улице.
- Необходимо тщательно обрабатывать руки при посещении общественных уборных.
Если же человек планирует путешествовать в те страны, где с большой вероятностью возможно заражение этой болезнью – холерой, то профилактика состоит в том, чтобы перед поездкой были сделаны все необходимые прививки. Если же контакт с больным произошёл, то последующие 5 дней следует побыть в изоляции и сдать анализы, чтоб удостовериться в наличии или отсутствии заражения. Часто в таких случаях назначается экстренная профилактика, а именно – курс антибиотиков, тех самых, которые используются для лечения холеры.
Хотя эпидемий холеры в наших широтах уже довольно давно не было, а современные препараты позволяют успешно бороться с этим недугом, но следует помнить, что холера – опаснейшее инфекционное заболевание, единичные случаи которого встречаются на всём земном шаре. Потому следует придерживаться всех мер предосторожности, а при появлении каких-либо признаков, указывающих на наличие такого заболевания, как холера, нужно немедленно обратиться за помощью в больницу.
Каждый, кто выделяется из массы, должен быть отмечен особо, каждый из тех, готовых принести себя в жертву великих героев и мучеников, которые проделывали опыты на самих себе. Забыв о них, история медицины, история человечества вообще, поступила бы несправедливо. Трудно сказать, кто и когда был первым. Ясно одно: история героизма врачей никогда не закончится. В центре когорты этих людей стоит один из наиболее известных врачей - Макс Петтенкофер. С рассказа о его подвиге и можно начать наше повествование.
Это не первый опыт врача на себе, и если мы столь высоко оцениваем героический поступок Петтенкофера, это объясняется особыми историческими обстоятельствами того времени, а также важностью затронутой проблемы. Опыт был произведен 7 октября 1892 года 73-летним профессором- гигиенистом Максом Петтенкофером, который, чтобы доказать правильность защищаемой им теории, выпил на глазах у свидетелей культуру холерных вибрионов. Результат этого, граничащего почти с самоуничтожением опыта был прямо- таки удивительным: Петтенкофер не заболел холерой.
В те времена холера уже давно была известна в Европе и наводила ужас. До первой четверти XIX века считалось, что холера - эпидемическое заболевание, распространенное лишь в дальних странах, и ее, таким образом, нечего бояться в Европе. Это мнение изменилось после того, как в 1817 году в Индии неожиданно по невыясненным причинам вспыхнула эпидемия азиатской холеры, начавшая оттуда свой путь на Запад. Два года спустя эпидемия впервые в истории охватила Африку, куда она была занесена караванщиками, и примерно в то же время проникла через Китай в Европейскую часть России, вначале в Оренбург, где сразу же неожиданно для всех приняла эпидемическую форму, примечательную не столько количеством смертельных случаев, сколько массовой заболеваемостью. Ярость эпидемии была укрощена долгой, холодной зимой. Но в Одессе холера смогла развернуть все свои силы. Там умерло около половины всех заболевших. Эти статистические данные полностью совпадают с полученными в первую мировую войну во время холерной эпидемии в крепости Перемышль.
При возникновении эпидемии в Одессе, разразившейся во времена, еще очень отдаленные от эпохи бактериологии, распространение заразы пытались предотвратить с помощью кордонов. Но дальше попыток дело не пошло. В 1830 году холера достигла Москвы, где ею, правда, болело лишь небольшое число жителей. Иначе обстояло дело в Германии. Там холера распространилась несколько месяцев спустя. В августе 1831 года в Берлине были отмечены первые случаи смерти от холеры, затем настала очередь Гамбурга. Однако некоторые области Германии остались не затронутыми эпидемией. Холера, так сказать, перепрыгнула через них, проникнув во Францию и Англию, откуда она затем была завезена в Северную Америку. Транспортные условия того времени обусловливали относительно медленное распространение холеры.
То в одном, то в другом месте еще наблюдались небольшие очаги заразы, но, наконец, эпидемия прекратилась. Однако в 1892 году опять вспыхнула большая эпидемия холеры в Германии, а именно в Гамбурге, где за 5 месяцев заболели 18 тысяч человек, из которых 8 тысяч умерли. В это время уже знали возбудителя холеры. В 1883 году Робертом Кохом был открыт вибрион холеры, по форме напоминающий запятую и названный поэтому "холерной запятой". Ближе к осени того же года холера появилась в Египте; причем возникло опасение, что, как и раньше, она оттуда начнет свои странствия по всему миру. Поэтому некоторые правительства, прежде всего французское, решили послать в Египет исследовательские группы, чтобы при помощи новых методов приступить к изучению эпидемии и борьбе с ней.

Подобное решение было принято и в Германии. Правительство назначило Коха главой комиссии, которая 24 августа прибыла в Александрию. Местом работы был избран греческий госпиталь. Еще за год до этого Кох наблюдал в присланной ему из Индии части кишки умершего от холеры большое количество бактерий. Он, однако, не придал этому особого значения, так как в кишках всегда находится множество бактерий.
Теперь, в Египте, он вспомнил об этом открытии. "Может быть, - подумал он, - именно этот микроб является искомым возбудителем холеры". 17 сентября Кох сообщил в Берлин, что в содержимом кишечников двенадцати холерных больных и десяти умерших от холеры найден общий для этого заболевания микроб и выращена его культура. Но ему не удалось вызвать заболевания холерой путем инъекции этой культуры животным. К этому времени в Египте эпидемия уже начала затихать и дальнейшие исследования представлялись невозможными. Поэтому комиссия направилась в Индию, в Калькутту, где все еще гнездилась холера. Больные и умершие вновь были подвергнуты исследованиям, и опять был найден тот же микроб, что и в Египте, - те же имеющие форму запятой соединенные попарно бациллы. У Коха и его сотрудников не оставалось ни малейшего сомнения в том, что именно этот микроб - возбудитель холеры. Дополнительно изучив процесс холерной инфекции и значение снабжения питьевой водой для прекращения болезни, Кох вернулся на родину, где его ожидала триумфальная встреча.
Кох был убежден, что нашел возбудителя холеры. Не все исследователи разделяли эту точку зрения, во всяком случае, не все принимали ее безоговорочно. К ним относился и Петтенкофер. Стоит сказать несколько слов об этом человеке, которого можно назвать основателем современной гигиены и который сыграл незабываемую роль в истории холеры. Он заслуживает этого.
Макс Петтенкофер - человек своеобразной судьбы. Он был сыном крестьянина, одним из восьми детей в семье. Его отец, обремененный заботами, обрадовался, когда бездетный брат, придворный аптекарь в Мюнхене, забрал сыновей и взял на себя заботу о них. Как казалось дяде, Макс не доставит ему больших хлопот. Учеба в гимназии давалась мальчику легко. Из него, думал дядя, может выйти со временем настоящий аптекарь, может быть даже его преемник. Но как-то Макс, который в то время проходил курс обучения в аптеке и уже возвысился до помощника аптекаря, уронил и разбил один из сосудов. Разозленный дядя наградил неловкого племянника затрещиной, и последний не стал долго раздумывать. Он покинул дядю и его аптеку и направился в Аугсбург с намерением стать актером.
Из Петтенкофера он стал "Тенкофом", взяв, таким образом, среднюю часть своей фамилии как псевдоним. Сыграв одну из ролей в гётевском "Эгмонте", он показал аугсбургцам, что на театральном небосклоне их города собирается взойти новая звезда. По крайней мере так полагал сам Макс. Но зрители думали иначе, а критики были откровенно недружелюбны. Все же господин Тенкоф продолжал упорствовать, хотя родители и умоляли его возвратиться к прежней профессии. Он уступил лишь после вмешательства двоюродной сестры Елены (втайне от всех она была его невестой), которая умоляла его опять стать "порядочным человеком" и продолжить учение. Только дядя не смог примириться, полагая, что человек, ставший однажды актером, не в состоянии когда бы то ни было возглавить придворную аптеку. "Такой человек пригоден в лучшем случае для медицины", - рассудил добрый дядя, и мы должны быть ему признательны за принятое решение.
Петтенкофер стал медиком. Его не влекло к практической медицине, в частности к врачебной практике. В то же время еще студентом он показал себя способным к медицинской химии, экспериментатором, можно даже сказать - исследователем.
Петтенкофер отправился в Гисен к лучшему химику того времени Либиху, закончил там свое образование и поступил, наконец, за неимением ничего лучшего и под нажимом Елены на службу в монетный двор Мюнхена, хотя это оказалось для него нелегким делом, поскольку он был все же врачом, хотя к тому времени создал себе имя и как химик.
Петтенкофер никогда не любил работать систематически. Он хватался то за одну, то за другую тему, находя в каждой из них подлинные золотые зерна. Это было и в студенческие годы и в период службы на монетном дворе. Так, он извлек минимальные количества драгоценной платины из серебряных талеров и открыл загадку античного пурпурного стекла. Не удивительно, что его дарование было вскоре замечено: его назначили профессором медицинской химии.
С тех пор он работал на новом месте то над одной, то над другой проблемой. Он открыл способ приготовления цемента, не уступающего по качеству английскому, подсказал, каким образом можно получать светильный газ не только из дорогого каменного угля, но и из дешевой древесины, содержащей много смолы. Постигшая его при этом неудача была лишь эпизодом. В Базеле, где его метод был применен на практике и где торжественно при широком участии населения собрались отмечать праздник освещения города, новая система при первой попытке отказала. Присутствовавший при этом Петтенкофер чувствовал себя глубоко несчастным. По его щекам текли слезы гнева и стыда. Однако сразу же после этого он устремился в Мюнхен, в свою лабораторию, горя желанием найти ошибку, явившуюся причиной неудачи. После двух суток работы и размышлений ошибка была найдена, устранена, и в Базеле вспыхнуло газовое освещение.
Все эти события в жизни Петтенкофера были большими и важными. Однако главная его заслуга в том, что он основал современную гигиену. Случайные обстоятельства побудили его, химика и техника по специальности, заняться вопросами гигиены.
Как-то ему было приказано выяснить, почему в королевском замке воздух такой сухой, что король постоянно чувствует першение в горле. Итак, все началось с гигиены жилища. Потом последовала гигиена одежды, вопросы питания, водоснабжения, то есть все, что относится к области общественной и индивидуальной гигиены. Логическим завершением этих исследований Петтенкофера было создание для него специального научного института - Дома гигиены, деятельность которого принесла большую пользу стране и городу.
Петтенкофер занимался, конечно, и инфекционными болезнями, так как одна из задач гигиениста - предупреждение населения от заболеваний. Из всех инфекционных болезней ученого особенно интересовала холера, ставившая перед ним цели исследования и побудившая его к созданию собственной теории возникновения этого и других эпидемических заболеваний. Его интерес к холере естествен, поскольку именно в тот период ее эпидемии возникали особенно часто. Но для него изучение холеры и борьба с ней были не только этапом исследования, но, можно сказать, личным делом. В этой связи он говорил: "Я заболел холерой в 1852 году, после того, как эпидемия 1836-1837 годов, когда я посещал старшие классы гимназии, меня не коснулась. После меня заболела моя кухарка, которая умерла в больнице, потом одна из моих дочерей-близнецов Анна, с трудом выздоровевшая. Эти переживания оставили в моей душе неизгладимый след и побудили исследовать пути, которыми идет холера". Можно сказать, что Петтенкофер объявил войну холере.
Когда Кох открыл холерный вибрион, Петтенкофер не отрицал, конечно, правильности этого открытия; он и сам думал о возбудителе, обладающем живой природой. Но у него были другие представления об этом. Прежде всего Петтенкофер не верил в простую передачу инфекции и говорил: "В настоящее время вопрос в основном ставится о том, как подобраться к этой бацилле, как ее уничтожить или помешать ее распространению. Борьбу против микробов считают сейчас единственно действенной профилактикой и игнорируют целый ряд эпидемиологических фактов, которые решительно свидетельствуют против гипотезы о простои заразности холеры. Многие судят все больше по наблюдениям за "холерной запятой" в колбе, или на стеклянной пластинке, или же в культурах, совершенно не заботясь о том, как холера выглядит в процессе практического эпидемиологического распространения".
Естественно, что Петтенкофер подошел к проблеме холеры прежде всего с позиций своей науки. Как профессор гигиены он должен был даже читать лекции на эту тему, не говоря уже о том, что, как сказано выше, он рассматривал холеру чуть ли не как своего личного врага.
Даже "охотники за микробами", как называл их Петтенкофер, своим существованием доказывали, что есть люди, которые в силу особенностей своего организма или по каким-то иным причинам, предохраняющим их от болезни, остаются здоровыми даже при сильной эпидемии. Уже давно известен феномен врожденного или приобретенного иммунитета. Известно также, что в каждом отдельном случае важную роль играет состояние здоровья человека, в частности функционирование желудка и кишечника.
Для Петтенкофера проблема холеры в целом была уравнением сначала с двумя, затем даже с тремя неизвестными. Открытие "холерной запятой" еще не вносило ясности в это уравнение. Без сомнения, он мог считать себя специалистом в области эпидемиологии. "Существуют, - говорил он, - территориальные и временные факторы, благоприятствующие возникновению эпидемии". Наибольшее значение в этой связи он придавал состоянию грунтовых вод. По его мнению, от насыщенности грунта водой зависит процесс гниения органических субстанций, с которыми сливается носитель холеры. Под носителем холеры он подразумевал обладающее внутренней организацией специфическое вещество чрезвычайно малого объема, наподобие тех, что вызывают брожение.
Петтенкофер был гигиенистом Мюнхена и нес ответственность за здравоохранение города. В соответствии со своей теорией он приказал содержать в чистоте улицы города, чтобы противодействовать развитию носителей холеры. Дезинфекции кала и мочи больных, рекомендованной им поначалу, - упоминание об этом можно найти в документах о холере, относящихся к 1866 году, - он больше не доверял, считая ее в лучшем случае превентивным средством, употребимым еще до начала эпидемии. Он, конечно, высказывался против неразумных попыток дезинфекции писем, приходящих из дальних стран (их сначала прокалывали иглой, а затем окуривали). Он был также против карантинов и рекомендовал при начале холеры направляться в местности, признанные свободными от заражения.
Не удивительно, что подобные мнения и предложения Петтенкофера вызывали у многих резкий протест; были, однако, ученые, которые защищали его точку зрения. Многим из них, даже Вирхову, импонировала идея о грунтовых водах.
Петтенкофер постоянно ездил туда, где можно было найти материал, подтверждавший его взгляды; для этой цели он не жалел ни усилий, ни денег. Его противникам было нелегко.
"Почему, - спрашивал он, - в одном городе есть холера, а в другом нет? Все дело в почве".
"Не без трепета, не без страха, - говорил он, - я предъявляю доказательства моим судьям и хочу, чтобы эти доказательства объединили всех в великой борьбе на благо человечества".
У Петтенкофера, так же как и у других, сомневающихся в том, что открытый Кохом микроб вызывает холеру, имелся веский аргумент. В цепи доказательств, приведенных Кохом в пользу того, что холерный вибрион - единственный виновник разражающейся эпидемии холеры, отсутствовало очень важное звено.
Как обстояло дело раньше, когда, например, открыли возбудитель столбняка или когда было сказано, что микроб бешенства должен находиться в спинном или головном мозгу? Тогда культура соответствующих бактерий или иная подозреваемая в присутствии таковых субстанция впрыскивалась животному, чтобы вызвать у него ту же болезнь. Но с холерой дело обстояло иначе.
Не было ни одного эксперимента с животными. Кох не мог привести ни одного примера в доказательство, что открытый им микроб вызывает холеру у здорового животного. Он не мог сделать этого, так как, несмотря на все попытки, ни одно животное не обнаруживало восприимчивости к холере. Холера - болезнь людей, и опыты на животных подвели исследователя. Это было недостающим звеном в цепи доказательств, звеном, из-за которого цепь оставалась незамкнутой. И тогда Петтенкофер решил сделать то, о чем, конечно, никто не смел и думать: провести опыт на человеке, на себе самом.
Исторический опыт Петтенкофера состоялся утром 7 октября 1892 года, в то время, когда в Гамбурге и Париже множились случаи заболевания холерой и все население было объято ужасом, а в Мюнхене, несмотря на большое количество приезжих (октябрьский праздник не был отменен), вспышки холеры не наблюдались. Это обстоятельство только укрепило Петтенкофера во мнении, что не один микроб, но и особенности сезона и почвы или иные подобные обстоятельства определяют возникновение эпидемии.
Опыт был, разумеется, проведен в большой тайне. Петтенкофер заказал из Берлинского института здравоохранения культуру бацилл холеры, приготовленную на известном желатинообразном веществе - агаре, который добывается из водорослей. Из этой чистой культуры на агаре в Мюнхенском гигиеническом институте была приготовлена культура на бульоне; микробы отлично прижились, быстро размножились и образовали в благоприятной для них питательной среде целые колонии. В культуре находились мириады бацилл, и если бы даже культура была разбавлена в тысячу раз, то все равно в каждом ее кубическом сантиметре оставалось бы бесчисленное множество "холерных запятых".
Петтенкофер рассказывал позднее: "В одном кубическом сантиметре я, очевидно, принял миллиард этих внушающих страх микробов, во всяком случае, намного больше, чем это бывает при прикосновении к губам немытыми пальцами". Впрочем, он сделал все, чтобы не поддаться самообману и получить ясный результат. "Весьма вероятно, - полагал он, - что соляная кислота желудочного сока так повредит микробы, что они уже не смогут быть возбудителями болезни". Поэтому он высыпал на сто граммов воды (примерно половина чайного стакана) грамм питьевой соды, влил туда кубический сантиметр свежего "супа из микробов" и выпил содержимое, не переводя дыхания. После этого он налил еще немного воды в стакан и выпил ее, чтобы не упустить оставшихся на стенках стакана микробов.
Опыт, как уже было сказано, производился утром, но перед этим Петтенкофер, как обычно, позавтракал. После опыта он продолжал вести привычный образ жизни, ел и пил, как всегда, довольно-таки много. Это произошло, таким образом, 7 октября. Три дня спустя Петтенкофер заболел катером кишок, симптомы которого свидетельствовали, казалось, о воздействии холерных вибрионов. Но, несмотря на это, его самочувствие не ухудшилось, отсутствия аппетита не наблюдалось. Сначала Петтенкофер не видел необходимости в том, чтобы прописывать себе диету и менять что-либо в своей привычной и любимой простой мюнхенской кухне. Лишь когда кишечник не успокоился, а 13 октября его состояние даже ухудшилось, ученый изменил свою диету, питаясь лишь тем, что было полезно в таком состоянии. Уже на следующий день его кишечник был опять в порядке. Все это время Петтенкофер не принимал лекарств.
Конечно, он произвел бактериологическое исследование фекалий. Анализ показал большое число холерных вибрионов. Водянистые выделения походили на чистые культуры этих бацилл. Когда 14 октября кишечник успокоился и выделения вновь стали обычными, холерные микробы отмечались уже в незначительных количествах, а еще через два дня исчезли совсем.
Выводы, сделанные Петтенкофером из опыта, подтверждали столь горячо защищаемую им точку зрения, и он в еще большей степени, чем раньше, проникся убеждением в правильности своих взглядов на возникновение эпидемии.
Само собой разумеется, что ассистенты Петтенкофера пытались удержать его от героического эксперимента. Они умоляли его подвергнуть этому испытанию кого-нибудь помоложе, но, зная настойчивость Петтенкофера, были в то же время убеждены, что его невозможно отговорить от исполнения раз намеченного плана. Когда же 15 октября стало ясно, что Петтенкофер не является бациллоносителем и его точка зрения, казалось, была подтверждена, тем меньше осталось возражений против повторения опыта, лишенного отныне страха, который он вызывал прежде. С другой стороны, казалось, что повторение опыта имеет большое значение. Его сотрудник Рудольф Эммерих - впоследствии преемник Петтенкофера на кафедре в Мюнхене - решился на это. Он был на 34 года моложе своего учителя и пользовался известностью как гигиенист.
Свой эксперимент Эммерих провел 17 октября. Он также подготовил раствор питьевой соды в воде, добавив туда одну десятую кубического сантиметра суточной, пышно развившейся холерной культуры, то есть многим меньше количества, принятого Петтенкофером. Зато Эммерих усложнил свой опыт тем, что после приема культуры он нарочно пил и ел больше, чем обычно. Ухудшая режим питания, Эммерих тем самым хотел снизить сопротивляемость организма, которая играла определенную роль в теории Петтенкофера о факторах заболевания холерой.
Но Эммерих хотел в еще большей степени ослабить свой организм, чтобы создать бактериям максимально благоприятные возможности для развития. Одетый лишь в рубашку, он подвергся воздействию тока холодного воздуха, повторив это многократно, пока, наконец, не почувствовал себя больным. Начавшийся у него катар кишок протекал в более тяжелой, чем у Петтенкофера, форме и очень скоро потребовал врачебной помощи. Но это не было настоящей холерой. Эммерих чувствовал себя неплохо, его настроение оставалось хорошим. Непроходящего чувства слабости, ощущаемого при холере частично из-за отравления микробами, частично из-за больших потерь воды организмом, не наступало; лишь ограничение диеты причиняло ему неудобства. 24 октября он уже смог вернуться к своему обычному питанию. Холерные вибрионы отмечались в его выделениях до 28 октября.
Была ли это холера или нет? Петтенкофер и Эммерих оспаривали, что у них была холера. Петтенкофер писал: "Я позволю себе предположить, что Роберт Кох и его многочисленные последователи скажут, что ничего не доказано, кроме того, что они предполагали раньше, а именно, что я и Эммерих после приема "холерных запятых" перенесли вспышку настоящей холеры, правда в легкой форме и без смертельного исхода. Мне приятно доставить моим противникам это удовольствие, но я все же не могу согласиться с их воззрениями".
Сейчас известно, что Петтенкофер был не прав, а Кох - абсолютно прав. Но известно также и то, что возбудители болезней не всегда обладают одинаковой силой или, как говорят, одинаковой вирулентностью. Некоторые из них вызывают сильную, другие, наоборот, слабую инфекцию. Большую роль играет также сопротивляемость организма. Об этом знает каждый на основании своих повседневных наблюдений. Для того чтобы доказать это, героические эксперименты не нужны.
Поэтому опыт, поставленный на себе Петтенкофером, был нежелательным уже в то время. Он, по сути дела, поставил под угрозу целый город, так как исследователь намеренно отказывался от всяких мер предосторожности. Как и до начала опыта, он принимал и посещал больных, его выделения не дезинфицировались, неся тем самым миллиарды холерных вибрионов в городскую канализацию, и если бы вся эта история произошла с полноценными бациллами, то в Мюнхене, вероятно, с быстротой молнии разразилась бы эпидемия чудовищной силы. Но это были микробы, лишенные своей силы. Кох предполагал позднее, что Петтенкоферу умышленно прислали старую, ослабленную культуру, так как догадывались, что он намеревается провести опыт на себе. Но, с другой стороны, не представлялось возможным отклонить просьбу университетской кафедры, с которой поддерживались дружеские связи. Просьба была выполнена, но из предосторожности была послана старая культура. Тем не менее это нисколько не умаляет величия героического поступка Петтенкофера.
И другие исследователи проделывали этот опыт, проверяя на себе воздействие холерных бацилл. В этой связи следует назвать прежде всего некоторых русских исследователей. Это сделал в Париже последователь Пастера Илья Ильич Мечников и вслед за ним Николай Федорович Гамалея, Даниил Кириллович Заболотный и Иван Григорьевич Савченко, ставший впоследствии известным киевским бактериологом.
В 1888 году Гамалея первым предложил использовать для защиты от холеры умерщвленные холерные бациллы. Их безвредность он испытал вначале на себе, а затем на своей жене. Заболотный и Савченко приняли в присутствии комиссии врачей однодневную, то есть полностью действенную, культуру холерных бацилл; за день до опыта каждый из них подверг себя иммунизации, проглотив культуру умерщвленных бацилл. Этот опыт, являющийся продолжением описанных выше экспериментов, был произведен в 1897 году. Он имеет особое значение в истории медицины, так как впервые было доказано, что от инфекции можно защититься не только путем инъекции соответствующего возбудителя, но и путем приема ослабленной культуры бацилл внутрь. Именно поэтому последующие опыты в этом направлении имели столь большое значение.
Следует также упомянуть имя Владимира Хавкина. Позднее он стал крупным бактериологом. Без ущерба для здоровья Хавкин ввел себе вначале небольшую дозу ослабленных бацилл холеры, а затем более крупную. Результатом этих не менее опасных экспериментов был вывод, что лица, не болеющие холерой, также могут быть носителями живых, вирулентных холерных вибрионов. Итак, эти опыты явились вкладом в проблему бациллоносителей, имеющую значение не только для холеры, но и для других инфекционных болезней, например для тифа.
Среди опытов, которые исследователи ставили на самих себе, один, проведенный Мечниковым, протекал очень драматически. Тогда во Франции, а именно в Бретани, свирепствовала холерная эпидемия, поставлявшая материал для опытов. Мечников, получивший в 1908 году Нобелевскую премию за свои бактериологические исследования, проглотил большое количество "холерных запятых" и остался здоров.
Примеру Мечникова последовал его ассистент Латапи. Результат был тот же, а именно - отрицательный. Тогда третий из сотрудников института повторил опыт и проглотил холерные вибрионы. Эта был доктор Жюпий. Результат оказался ужасным. Он заболел холерой в такой острой форме, что его выздоровление вызывало сомнение. Мечников был глубоко потрясен. Он неоднократно повторял, что если Жюпий умрет, то он покончит с собой, и, вероятно, угроза была не только фразой. К счастью, Жюпий остался жив.
Вообще следует констатировать, что из многих опытов на себе, проведенных учеными в то время и позднее, - всего известно сорок таких опытов с возбудителем холеры - ни один не закончился смертельным исходом, в то время как случайная лабораторная инфекция в Гамбургском институте гигиены стала причиной смерти ученого-исследователя Оргеля. Конечно, не всегда можно было объяснить, почему эти опыты на себе оканчивались благополучно. Можно лишь благодарить случай, способствовавший этому. Прав был, вероятно, Мечников, ставивший решение вопроса о том, кто из двух людей при прочих равных условиях заболеет холерой, в зависимость от особенностей бактерий, поселившихся в кишечнике человека, от его кишечной флоры. Можно, пожалуй, утверждать, что Мечников был специалистом по кишечным бактериям. Он подразделял их на благоприятствующие холерной инфекции и препятствующие ее развитию. Это объяснение, разумеется, вполне приемлемо, так как известно, что между бактериями бывают войны, что они конкурируют между собой, что иногда одна разновидность бактерий уничтожает другую. Открытие пенициллина было основано именно на этом факте.
Петтенкофер пережил свой героический эксперимент на несколько лет. В феврале 1901 года он застрелился, преследуемый болезненным страхом перед грозящей дряхлостью. Тогда, наверное, говорили, что для него было бы лучше, если бы он не пережил своего опыта.
История развития науки характеризуется длительной борьбой конкурирующих гипотез. Особенно активна борьба в период, когда нет общепризнанной теории; тогда главная опора гипотетических идей — проблема мнений. И нет никакого сомнения, что каждая гипотеза может быть продвинута в результате исследований группы ученых, готовых ее принять и отстаивать в противовес конкурирующим столь же гипотетическим взглядам. В результате приходится говорить, что на этапе своего становления научная теория трансформируется в оконченную форму в процессе аналитического взаимодействия ученых и развития фундаментальных наук.
Изучая предложенный Джоном Сноу способ распространения холеры в период его гипотетичности и недоказанности возбудителя болезни, автор данной работы счел необходимым использовать отчеты самого Сноу, чтобы показать непревзойденную логику аналитического мышления, умение формулировать цель и задачи, ставить и проводить эксперимент, собирать информацию, конструировать ее и излагать.
Такой образ деятельности ученого и характер осведомленности, безусловно, определяют содержание и тон описываемых событий, но это ни в коем случае не есть арифметический анализ, например, кто, когда и при каком соотношении сил отстоял конкретное открытие? Наука объективно развивается; развивается плавно, с редкими периодами революционных всплесков, которые радикально меняют жизнь человечества. Мы не знаем, кто изобрел рычаг, но это открытие перевернуло мировое устройство. Теория Н.Л.C. Карно (Carnot) и изобретение П. Уайта (White) — новый поворот в истории человечества — эра паровых двигателей. Открытия М. Фарадея (Faraday) и теория Дж. Максвелла (Maxwell) — снова скачок в истории человечества, благодаря чему началась эра электричества и т.д.
В XVII веке люди впервые узнают о существовании огромного мира микроорганизмов, история которых неотделима от истории оптики. То есть с открытием и совершенствованием микроскопа были найдены бактерии и простейшие, которые нередко определялись в организме умерших от какой-либо болезни, а врачи и ученые начинали видеть в них причины заразных болезней . К середине XIX в. основные инфекционные болезни стали известны, различия между ними определены, и эти клинические идеи в различных формах «витали в воздухе». Однако доказательная роль микробов в возникновении болезней была получена лишь в работах Л. Пастера и Р. Коха в 60-70-х гг. XIX столетия, и то без всеобщей поддержки. Их тезис заключался в том, что микроб может быть признан возбудителем болезни лишь в том случае, если он всегда обнаруживается у больных и не встречается у здоровых людей и животных. Вторая часть этого положения сегодня потеряла свое абсолютное значение. Но еще до этих работ способ распространения такого инфекционного заболевания, как холера был исследован и блестяще доказан английским врачом Джоном Сноу (1813-1858).
Конечно, огромную роль в понимании изучаемого заболевания имела научно доказанная микробная теория, но до 1800 года холера (греч. cholera, от еврейского chaul rah — дурная болезнь, по Гиппократу — от rheo, течь) не была известна в Европе, хотя существовала в Азии с незапятных времен . Начальные «отношения» человечества с этой болезнью определились сравнительно поздно — в XIX в., так как стало известно, что она существует в Индии, Китае, Тибете, Афганистане с XVIII в. и встречается не только там, но и в других странах мира, приобретая эндемический характер и собирая повсюду свою страшную дань. Но это еще не было серьезным ударом по человечеству. В XIX в., когда торговые и политические связи между Азией и Западом стали более распространенными, а концентрация людей в городах резко возросла в результате промышленной революции, крупные эпидемии стали возникать в Европе и Америке.
Другими путями проникновения холеры служили обычные паломничества мусульман в Мекку и континентальные торговые пути, связывавшие Дальний Восток, азиатский юго-восток и Европу. Многолюдные населенные пункты сделались невероятным скоплением всевозможных нечистот и превращались в сплошные выгребные ямы. Так, например, испражнения миллионной столицы России, Петербурга, изливались в Неву, из которой тут же водопровод-ные трубы черпали питьевую воду для снабжения петербургского населения. Неудивительно, что каждый новый приезжий в Петербург заболевал кишечной инфекцией.
То же самое имело место в Англии, и в частности в Лондоне. В Англии эпидемии холеры произошли в 1831-1849 и 1853-1854 гг. и были связаны с заносом инфекции зараженными лицами. Сразу же после появления заболевания в Европе началась организованная борьба против нее, заключающаяся в изоляции и карантине. Несмотря на это, наступление эпидемий невозможно было предотвратить. Правда, холера редко давала более 4 % смертности. К примеру, чума в XIV веке убила 25 млн человек — четверть населения Европы; в XVII столетии в Базеле (Швейцария) от нее погибло 22 % горожан, в XVIII веке в Кенигсберге — 25 % .
В бесконечном количестве эпидемий нет ничего удивительного, так как в те времена не были известны возбудители инфекционных заболеваний, то есть неизвестна этиология и, естественно, патогенез, и таким образом не существовало нозологической единицы. И, как следствие, не были разработаны основные принципы профилактики инфекционной патологии. Не существовало учения о сущности эпидемического процесса, включающего источник возбудителя инфекции, механизмы ее передачи и степень восприимчивости людей к той или иной инфекции. Более глобально следует понимать, что в те времена еще не было науки, которая освещала бы все аспекты проблемы и прокладывала путь практике. А без этих условий не может быть соответствующей медицинской специальности .
Вопрос о том, как распространяется холера, был особенно трудным, то есть не решенным. С одной стороны, существовало много фактов, говорящих о том, что холера передается при непосредственном личном контакте. Вместе с тем имело место множество наблюдений, при которых лица, вступавшие в личный контакт с больным, например врачи, не заболевали, а вспышки эпидемий возникали в местах, удаленных друг от друга на большое расстояние.
Некоторые специалисты видели причину распространения холеры в водоснабжении. Джон Сноу принял эту гипотезу, уточнил ее, исследовав выделения жертв холеры, а также принял за основу и другую идеологию того времени, то есть «болезнетворную материю» как причину заразных болезней.
По сути, Сноу доказал, что азиатская гостья (холера) способна принимать эпидемическую форму только в тех случаях, когда встречает благоприятную для себя обстановку, которая заключается в загрязнении почвы и питьевой воды человеческими испражнениями с «болезне-
творной материей». Отсюда следовал вывод, что борьба с холерой должна состоять в устранении возможности подобного загрязнения. Для этого была проведена санитарная реформа, заключающаяся в устройстве ватерклозетов, сплавной системы канализации, полей орошения и фильтрации питьевой воды. Действительно, со времени введения этих мероприятий Англия, а затем и остальные страны избавились от холерных эпидемий. И только много лет спустя Р. Кох открыл холерный вибрион, свойства которого еще раз подтвердили правильность заключения Дж. Сноу.
Но первоначально поверить в гипотезу Коха было непросто, как непросто согласиться с аргументами оппонентов. Непросто понять ученых и практических деятелей, умеющих неоправданно оглушать своих идейных противников. Так, например, ледяное отношение к известным опытам Р. Коха Рудольфа Вирхова. Или столь же ледяное отношение к Коху мюнхенского профессора Макса фон Петтенкофера, который, как и Р. Вирхов, не верил в микробную теорию. В своей нашумевшей работе «О способе распространения холеры» фон Петтенкофер отстаивал старую гиппократовскую теорию миазмов, слегка модернизировав ее в том смысле, что, по его мнению, источник инфекции следует искать в структуре почв тех областей, в которых свирепствует болезнь.
Следует, правда, отметить, что в нынешние времена легко смотреть на теории «миазмов и эманации» свысока, брать в кавычки и видеть в них предрассудок. Но теория микроорганизмов в то время была слишком умозрительной и не имела в своей сути научно доказанных фактов. А идея о том, что заболевание может распространяться с помощью дурных запахов или других ядовитых испарений («миазмов») была более прогрессивной по сравнению с взглядами, приписывающими болезнь колдовству или прегрешениям. Более того, теория эманации породила оправданную тревогу по поводу скученности и антисанитарных условий жизни и работы бедняков. Это иллюстрирует трюизм научного исследования: неправильная теория лучше, чем никакой теории, или, говоря словами английского логика Августа де Моргана, «неверные гипотезы, должным образом исследованные, приносили больше полезных результатов, чем неупорядоченное наблюдение».
Итак, понимание того, что мы ожидаем от науки и практики, не всегда адекватно. То есть разобраться во всех научных и практических гипотезах чрезвычайно сложно. Даже способные ученые не всегда в состоянии вместить в себя новые концепции, обобщить прежний и новый опыт. Словом, Макс фон Петтенкофер сохранял приверженность к теории миазмов и отрицал отстаиваемую Кохом идею, что «возможный микроб передается от одного человека другому в результате заражения, прямого или же через питьевую воду». Фон Петтенкофер считал, что неизвестный возбудитель развивается в определенных благоприятных для него почвах, как, например, в болотистой пойме Ганга или европейских болотах и т.д. Человек заболевает, вдохнув испарения, испускаемые этими разлагающимися почвами, в которых развились «миазмы». Более того, Петтенкофер был человеком и исследователем, у которого «осознанная» идея одерживала, порой слепо, вверх над другой логикой и мировоззрением, и, подобно Коху, он готов был пойти на все, лишь бы увидеть ее торжество. Он также был очень интересным человеком, прожившим романтичную, полную приключений жизнь. Характерной чертой Петтенкофера было презрение опасности. И чтобы доказать справедливость своих утверждений, Петтенкофер, которому уже исполнилось 75 лет, решился на «героический» поступок: перед многочисленной аудиторией, состоявшей из студентов и берлинских профессоров, он выпил из пробирки живую культуру холерных вибрионов, содержавшую миллионы смертельных доз. Как тогда интерпретировали, «по неведомой случайности» с Петтенкофером ничего не произошло, даже температура не повысилась хотя бы на один-два градуса. Как говорится, аналогичный случай произошел и с И.И. Мечниковым, который также выпил живую культуру холерных вибрионов и перенес после этого незначительную диспепсию. Сегодня, правда, известно, что холерный вибрион — щелочнолюбивый микроорганизм, а упомянутые ученые страдали хроническим гастритом с повышенной кислотностью, и это условие предупредило заражение холерой. Естественно, Петтенкофер торжествовал, тем не менее театральная выходка профессора не могла спасти от дискредитации теорию «патологических ингаляций», так как отдельный факт в конце концов не может опровергнуть истину.
Сегодня, спустя почти два столетия после победы бактериологической теории заболеваний, мы знаем, что индивидуальная особенность организма колеблется в весьма широких пределах. Некоторые люди могут перенести болезнь в слабой или клинически нераспознанной форме, а впоследствии приобрести иммунитет. Эпидемии, в которых заболевают все поголовно, очень редки.
Почему же некоторые люди могут заболеть, но все же они не заболевают? Данный вопрос рассматривался как основное возражение против теории Сноу. То есть высказываемое мнение против распространения холеры через воду состоит в том, что каждый, кто выпьет такую воду, должен бы сразу заболеть. Это возражение проистекало из неправильного понимания, к какой области знаний относится распространение холеры. Способы распространения холеры рассматривали лишь как химическую проблему, а не проблему эпидемиологии (которой в то время не было), к которой она, несомненно, относится.
Сегодня такой вопрос, почему человек, выпивший, например, по ошибке отвар с холерными выделениями, не заразился, неприемлем. Трудно поверить, что он был приемлем и в то время, особенно для тех лиц, кто сомневался в истинности теории Сноу. А теория Сноу основывалась на следующей гипотезе: «Ситуации, которые объясняются поглощением минимального количества выделений холерных больных, слишком многообразны, чтобы объяснить распространение заболевания; их анализ позволяет выяснить, что холера быстрее всего распространяется там, где существуют наиболее подходящие условия для ее передачи» . Гиперацидный гастрит к таким условиям распространения, как мы поняли, не относится. Сноу также отметил, что «люди, принадлежащие к разным классам общества, выполняют при больных разные функции, живут в домах разного типа, имеют разные привычки и образ жизни. В результате у них разная вероятность заражения холерой».
Разная вероятность заражения была обусловлена и условиями работы. По наблюдениям Сноу, это был, например, работный дом. Данное учреждение имело собственное водоснабжение. 5 из 535 обитателей умерли от холеры, в то время как в окружающем районе на такое количество людей должно было бы умереть примерно 100 человек. Или пивоварня, которая находилась вблизи печально известной колонки на Брод-стрит — основного источника холеры. Ни один из служащих пивоварни не попал в список умерших. При беседе с владельцем выяснилось, что на пивоварне работает 70 рабочих и ни один из них не пострадал от холеры. Им всем разрешалось выпивать некоторое количество пива. Поэтому, уверенно считает владелец, они вовсе не пьют воду. Более того, они никогда не брали воду из колонки на Брод-стрит, так как на пивоварне имеется свой глубокий колодец, помимо воды из реки Нью-ривер…»
И далее Сноу отмечает, «… что ничто так не способствует распространению холеры, как недостаток личной чистоплотности, независимо от того, связан ли он с привычками или с недостатком воды, хотя это обстоятельство до недавнего времени не находило объяснения». Более того, нет никакого сомнения, что холера может проникать в дома с разным уровнем жизни и что «… в домах у лиц с более высоким уровнем жизни она редко передается от одного члена семьи другому. Это объясняется постоянным использованием тазика для мытья рук и полотенца, а также тем, что помещения для приготовления и приема пищи отделены от комнаты больного». В этой связи доктора не заражаются холерой, а обряжающие тело — заражаются. Так, «осмотр трупов холерных больных вряд ли когда-либо приводил к заражению, поскольку выполнение этой обязанности сопряжено с последующим мытьем рук и в привычки медиков не входит принятие пищи в таких ситуациях. С другой стороны, обряды над мертвым телом, такие, как обряжание, когда они выполняются женщинами из рабочей среды, сопровождаются едой и питьем и часто приводят к заражению холерой, люди же, приходящие на похороны и не соприкасающиеся с трупом, часто заражаются впоследствии, очевидно, принимая пищу, приготовленную или поданную теми, кто прикасался к больному холерой или к его белью и постели…»
А теперь важно обратить внимание на выводы, основанные на данных рассуждениях и приведенные Дж. Сноу против гипотезы «эманации»: 1) не все, входившие в личный контакт с больным, заражаются, несмотря на то что любой контактирующий с больным или трупом вдыхает «эманацию», выдыхаемую ими (как обычно считали те, кто верил в заразность «эманации»); 2) иногда холера вспыхивает во время эпидемии в новых областях, удаленных от других случаев заболеваний, где не было возможности подвергнуться «эманации» .
Логика второго вывода основывалась исследователем, следующим образом: «Если бы у холеры не было иных каналов передачи, она ограничилась бы в основном скученными жилищами бедняков и теми районами, в которые она случайно проникла, не имея возможности настичь новые жертвы, однако нередко она более широко распространяется и проникает в зажиточные слои общества; я объясняю это тем, что холерные выделения смешиваются с водой, используемой при приготовлении пищи или в питье, либо, просачиваясь сквозь землю и попадая в колодцы, либо по трубам канализации в реки, которые снабжают водой иногда целые города…»
Еще одним аргументом против теории «эманации», выдвинутым Сноу, оказался следующий: холера начинается без каких-либо явных симптомов общего поражения организма, а лишь с симптомов заболевания «желудка»; если бы она была результатом вдыхания яда, то должны были бы обнаружиться симптомы общего заболевания.
Поскольку мы теперь знаем, что теория Сноу о водоснабжении как основном передатчике холеры верна, мы понимаем, что все другие пути распространения можно не рассматривать (морские и другие пищевые продукты, загрязненные экскрементами больных или носителями инфекции — мухам).
Однако в то время пути передачи не были понятны, и, конечно, целью эксперимента, проведенного Сноу, было выяснение этого. Поэтому мы можем утверждать, что гениальность Сноу состояла в том, что он заметил и доказал важность того обстоятельства, что две разные компании снабжали водой один и тот же район Лондона. Обе водопроводные компании забирали воду из Темзы в тех местах, которые могли подвергаться заражению из городской канализации. Но в 1892 г. после эпидемии холеры, во время которой Сноу подчеркнул много опытных впечатлений, одна из этих компаний, «Ламбет компани», перенесла свою водоочистительную систему выше по течению, туда, где не было лондонской канализации. Другая, «Саутуорок энд Воксхолл компани», оставила все как было. Обе компании поставляли питьевую воду в один и тот же район города: «Трубы водоснабжения каждой из компаний проходят по всем улицам, почти во все дворы и переулки. Одни дома обслуживаются одной компанией, а другие — другой в соответствии с решением владельца или жильца, причем водопроводные компании активно конкурировали между собой. Во многих случаях отдельный дом пользуется источником водоснабжения, которым не пользуются соседние дома. Обе компании снабжают водой как имущие, так и не-имущие слои, как большие дома, так и малые строения; между людьми, получающими воду из источников различных компаний, нет никакой разницы ни в положении, ни в профессии». Далее Сноу резюмирует основную идею своего эксперимента: «Поскольку нет вообще никакой разницы между домами и людьми, получающими воду от этих двух компаний, или в каких бы то ни было физических условиях их окружения, очевидно, что никакой специально разработанный эксперимент не мог бы более тщательно проверить влияние водоснабжения на развитие холеры, чем тот, который поставлен самими обстоятельствами». Данные эксперимента оказались грандиозными. Не менее 300 000 людей обоих полов, всех возрастов и профессий, всех уровней и общественных положений — от знати до самых бедных слоев были разделены на две группы без их ведома и воли. Одна группа получала воду с примесью лондонской канализации и со всем, что могло попасть в нее от больных холерой, другая же группа получала воду, совершенно свободную от такого загрязнения. Нужно было только выяснить источник снабжения водой каждого отдельного дома, в котором могла произойти фатальная вспышка холеры. Выполнение этой задачи требовало свести воедино информацию двух типов: случаи холеры и источник водоснабжения. «Я хотел сам провести исследование, чтобы иметь наиболее удовлетворительное доказательство истинности или ложности теории, которую я защищал в течение 5 лет. У меня не было оснований сомневаться в правильности выводов, сделанных мною на основании уже имевшегося у меня большого количества фактов. Но я считал, что факт проникновения холерного яда по канализации в большую реку и распространения на многие мили по водопроводным трубам при сохранении его воздействия имеет такую поразительную природу и такое важное значение для общества, что никакая степень точности при исследовании и достоверности его обоснования не может оказаться чрезмерной».
Сноу стал собирать сведения о смертности от холеры в этом районе г. Лондона. Уже первые результаты подтвердили его предположение о водном источнике распространения холеры: из 44 смертных случаев в этом районе 38 произошли в домах, куда воду поставляла «Саутуорок энд Воксхолл компани».
Выяснить, какая водопроводная компания обслуживает конкретный дом, не во всех случаях оказался простым делом. К счастью, Сноу изобрел способ химической проверки, основанный на том, что при добавлении нитрата серебра к воде, содержащей хлориды, образуется белое облачко нерастворимого хлорида серебра. Он обнаружил, что вода у этих компаний сильно отличалась по содержанию хлоридов, что было легко определить. Более того, внешний вид воды достаточно хорошо указывал ее источник, особенно если смотреть на нее, когда она течет из крана. Даже часы ее поступления на каждую улицу свидетельствовали об ее источнике.
Однако характеристики воды или квитанции компаний об оплате не могли заменить статистику смертных случаев. Сноу выразил уровень смертности в виде количества случаев на 10 000 домов. Получились следующие цифры (табл. 1).
/mir/20/2.png)
Таким образом, смертность в домах, обслуживаемых «Саутуорк энд Воксхолл компани», оказалась в девять раз выше, чем в домах, обслуживаемых «Ламбет компани». Более того, последующие эпидемии холеры четко подтвердили значимость питьевого источника. Например, во время шестого крупного наступления холеры, свирепствовавшей в Германии в 1892-1893 гг., соседние с Гамбургом города Альтона и Вандесбек не пострадали от болезни, тогда как в Гамбурге она бушевала вовсю. Объясняется это тем, что эти города постоянно получали воду, профильтрованную через толстый слой песка, тогда как в Гамбург поступала нефильтрованная вода. И как показал Р. Кох, один из кварталов Гамбурга (Гамбургер-Платц), снабжавшийся фильтрованной водой из Альтоны, также избежал холеры.
Не была исключением в плане водного распространения холеры и Одесса в 1908 году, когда там вдруг появилось данное заболевание. Одесса в то время уже имела образцовый водопровод, сплавную систему и поля орошения. Но один из районов города — Пересыпь — еще не был канализован. Он всегда отличался большой смертностью от брюшного тифа, и именно в нем и начались случаи холеры. Заболевшие, правда, были рассеяны по городу, но анализ их места жительства показал, что они все живут в одной небольшой группе домов на Пересыпи. Исследование местности показало, что все дома заболевших расположены вблизи канавы, в которую изливаются сточные воды одного из подозрительных домов. В содержимом этой канавы были найдены холерные вибрионы и был поставлен эпидемиологический диагноз. Прибывший (вероятно, из Ростова, где была холера) носитель вибрионов заразил ими канаву, откуда они разносились мухами по соседним домам. Канава тотчас была засыпана хлорной известью, и холерные заболевания немедленно и окончательно прекратились. Так и во всех случаях правильный эпидемиологический диагноз имеет первостепенное значение в борьбе с эпидемией.
Но в то время большинство специалистов не принимали гипотезу Сноу и приводили против нее довод, что не все из тех, кто, как известно, пил зараженную воду, заболели. Однако эти специалисты не могли сформулировать гораздо более сильный контраргумент. А им необходимо было найти тот параметр, который отличил бы заболевших от незаболевших и оправдал таким образом их гипотезу. Но увы! В то же время Сноу анализирует свои аргументы следующим образом: «Все факты, доказывающие распространение холеры с помощью воды, подтверждают то, с чего я начал, а именно ее распространение в скученных жилищах бедняков, в угледобывающих и других районах через руки, загрязненные выделениями больных, и через небольшие дозы этих выделений, попадающих в пищу, подобно тому, как попадает краска в желудок нечистоплотных маляров, у которых из-за проникновения свинца возникают желудочные колики». А теперь с большей определенностью следует заметить, что чем больший угол зрения раскрывает нам изучаемую проблему, тем определеннее представляется, что такого рода поиск понимания, выявление внутренних закономерностей в сложном и неясном аспекте реальности и есть основная цель науки.
Итак, гений Сноу состоял не только в выяснении роли источника в распространении заболевания или в тщательности наблюдений и правильности выводов, заключающихся в верном понимании механизмов распространения холеры, но и в том, что он дал убедительное и красивое экспериментальное доказательство его правильности. Для него отдельный факт не мог опровергнуть истину. Жизненный путь его теории был предначертан… Ведь именно Сноу заметил и доказал важность того события, что по случайному стечению обстоятельств в том районе Лондона, где произошла вспышка заболевания, одни дома получали питьевую воду из одного источника, а другие — из другого.
Более того, Сноу этиологически и патогенетически правильно предположил, что: «Заболевания, которые передаются от одного человека другому, вызываются некоторым веществом, которое переходит от больного к здоровому и которое обладает способностью увеличения и размножения в органах человека, подвергшегося заражению».
И «…поскольку холера начинается с поражения пищеварительного тракта и поскольку мы видели, что на ранних стадиях этого заболевания кровь не испытывает воздействия какого-то яда, следовательно, порождающая холеру «болезнетворная материя» должна вводиться в пищеварительный тракт — должна, на самом деле, быть случайно проглочена, так как люди не станут поглощать ее специально, и увеличение болезнетворной материи, или холерного яда (энтеротоксина, прим. автора) должно происходить внутри желудка и кишечника» .
Анализируя научный поиск Дж. Сноу, еще раз убеждаешься, что реальность постоянно вводит новые факты, которые наука должна ассимилировать в имеющуюся систему, и если факты не укладываются в нее — нужно пересматривать систему, а не факты.
Такого рода исследовательская методология не могла избавить Сноу от проверки альтернативных гипотез объясняющих ту или иную систему взглядов на распространение холеры — эманация, высота над уровнем моря, жесткая и мягкая вода, известняк и песчаник, традиции потребления жидкости, сезонные различия в развитии холеры. Им показано, что эти теоретические системы не объясняли результаты экспериментальных наблюдений столь же хорошо, как его теория. В то же время существовали отдельные факты, которые лучше объяснялись другими теориями. Эта борьба мнений, безусловно, объективна, так как даже самые совершенные научные теории, особенно тогда, когда они новы, находятся в таком же противоречивом влиянии и положении, и ученый, их выдвинувший, должен обладать гражданской смелостью, прозорливостью и здравым смыслом, чтобы иногда не рассматривать несогласующиеся факты. Очевидно, это сопряжено с определенным риском, однако без этого невозможно движение вперед . То есть количество допущений при создании новых моделей столь велико, что конечный информационный продукт нередко входит в противоречие с имеющимися фактами. И эту неупорядоченность природы Джон Сноу блестяще преодолел.
Родился Джон Сноу в 1813 году в семье фермера города Йорка (Англия). Четырнадцатилетним подростком он поступает в ученики к хирургу в Ньюкасле. В возрасте 18 лет Джона посылают ухаживать за пострадавшими от крупной вспышки холеры, которая протекала в окрестностях города. В 1838 г. Джон Сноу сдает экзамены в Лондоне и становится членом Королевского общества хирургов. Но планы его шли значительно дальше, и он вносит существенный вклад в медицинское исследование, участвуя в разработке воздушного насоса для проведения искусственного дыхания у новорожденных, которые не могли самостоятельно дышать. Описывают и то, что Дж. Сноу изобрел инструмент для операций на грудной клетке. Однако доподлинно из-вестно, что он внес существенный вклад в новые методы анестезии, став ведущим специалистом Лондона по применению эфира. В дальнейшем он перешел на применение хлороформа как препарата, более простого в ис-пользовании. Этот переход был обусловлен рядом экспериментальных исследований, убедивших его в практичности хлороформа. Он применил это вещество при рождении детей королевы Виктории, принца Леопольда и принцессы Беатрисы. Самым крупным из его достижений явилось исследование холеры, описанное им в монографии «О способе распространения холеры» (1854). Этот труд оказался классическим примером применения научных методов, а также великолепным сюжетом для описания открытий. Умер Джон Сноу довольно молодым, в 1858 г., не закончив работы над книгой «О хлороформе и других обезболивающих средствах».
В Париж она вторглась в конце марта 1832 года. Не встретив достойного медицинского отпора, она уничтожила половину заразившихся. Проявлялась она, набором ни на что не похожих жутких симптомов. Ни трагического туберкулезного кашля, ни романтичного малярийного жара. Лица больных в считанные часы сморщивались от обезвоживания, слезные каналы пересыхали. Кровь становилась вязкой и застывала в сосудах. Лишенные кислорода мышцы сводило судорогой вплоть до разрывов. По мере того как один за другим отказывали органы, жертвы впадали в шоковое состояние, при этом находясь в полном сознании, литрами исторгая жидкий стул. По городу ходили страшные истории о том, как человек, сев пообедать, к десерту был уже мертв; о том, как пассажиры поезда вдруг падали замертво на глазах всего купе. Причем не просто хватались за сердце падая на пол, а бесконтрольно опорожняли кишечник. Она была унизительной, дикарской болезнью, она оскорбляла благородные чувства европейцев XIX века.
Болезнь приводила городских медиков в смятение. Один из них докладывал об осмотре семейной пары, заразившейся холерой. Кровать и белье «были пропитаны прозрачной, ничем не пахнущей жидкостью», и если женщина беспрестанно просила воды, то мужчина рядом с ней лежал без сознания. Врач попробовал нащупать пульс. «До такой кожи мне еще не доводилось дотрагиваться, хотя я много раз бывал у смертного одра. От этого прикосновения у меня похолодело сердце. – Не верилось, что в теле, которого я коснулся, еще есть жизнь». Кожа на руках обреченной пары сморщилась, как «после долгой возни в воде» «или, скорее, как у трупа, пролежавшего не один день»

Так выглядит холера - одна из самых, если не самая опасная болезнь 19 века, она поражала всех без разбору, короли, герцоги, крестьяне, моряки эмигранты - никто не устоял перед этой страшной заразой, которую представлял холерный вибрион. Именно эта бактерия в ответе за семь полномасштабных пандемий, унесших миллионы жизней в 19 и 20 веках.
"В пятидесятых годах 19 века, смертность от эпидемии холеры только в России составила больше миллиона человек, это была самая смертоносная эпидемия за всё столетие".
Откуда же взялся этот холерный вибрион и как ему удалось освоиться в человеческом организме? на это нам даст ответ детальный взгляд на крошечных ракообразных под названием веслоногие. Размером они около миллиметра длиной, каплеобразной формы, с единственным ярко-красным глазом. Их относят к зоопланктону - они не могут самостоятельно передвигаться в воде на дальние расстояния и путешествуют по течению вместе с водными массами. Ориентироваться в потоках воды им помогают длинные, как крылья усы, и хоть об их существовании знают немногие, это самое многочисленное многоклеточное животное в мире.
На одном морском огурце может обитать более двух тысяч веслоногих рачков. За сезон каждая отдельная особь может произвести до 4,5 млрд потомков.
Да, если смотреть в нашем масштабе, то это всего лишь четыре с половиной миллиарда миллиметров, не так уж и много, но это ведь потомство только одной особи, а если их будет четыре с половиной миллиарда? согласитесь, совсем другие цифры:)

Холерный вибрион – это бактериальный партнер веслоногих. Как и другие представители рода вибрионов, он представляет собой похожую на микроскопическую запятую бактерию. Несмотря на то, что вибрион может самостоятельно существовать в воде, он предпочитает облеплять веслоногих внутри и снаружи, прикрепляясь к их яйцевым камерам и выстилая внутренность кишечника. Там вибрион выполняет очень важную экологическую функцию. Как и все ракообразные, веслоногие покрыты хитином, этаким защитным панцирем и в силу того, что растут они всю жизнь, по мере роста они сбрасывают тесный панцирь в воду. Ежегодно веслоногие оставляют на морском дне в общей сложности 100 млрд тонн хитина, который потом поглощают вибрионы, перерабатывая совместными усилиям 90 % хитинового мусора. Если бы не они, на горы экзоскелетов, выращенных и затем сброшенных веслоногими, скоро израсходовались бы весь углерод и азот в океане. Вот такую важную экологическую функцию выполняет этот опасный вибрион, сгубивший миллионы жизней и продолжающий свой кровавый промысел и по сей день.
Такой опасный и такой необходимый, но опасный ли именно он? Не совсем, сам этот вибрион не опасен, опасен его брат мутант, сумевший приспособиться к человеческому организму и твёрдо в нем обосноваться.
Вибрионы и веслоногие плодились и размножались в теплых солоноватых дельтах рек, где смешивается пресная и морская вода. Таких например, как Сундарбан – обширные болотистые леса в бассейне крупнейшего в мире морского Бенгальского залива. Жили они себе не тужили, пока на их родину не пришел человек, и не простой человек, а предприимчивые английские колониалисты. Руками тысяч наемных работников из местного населения они вырубали мангры, строили запруды и сажали рис. Хронисты XIX века описывали эти места как
«затопленные земли, которые покрыты джунглями, задыхаются от малярии, кишат дикими зверьми», но «невероятно плодородны»

К концу XIX века человеческие поселения занимали около 90 % когда-то девственного, непроходимого – и кишащего веслоногими – Сундарбана. Местные рыбаки и крестьяне постоянно жили по колено в солоноватой воде, как раз в местах идеальных для размножения веслоногих рачков. Рыбак ополаскивает лицо, крестьянин берет воду из подтапливаемого колодца, в котором полным полно веслоногих и т.д. Из-за такого тесного контакта с веслоногими, а заодно и с холерным вибрионом, т.к на одном таком веслоногом может находиться до 7000 вибрионов, у этих вибрионов и появилась отличная возможность переключиться на человеческий организм.
Как зооноз, холерный вибрион инфицировал только тех людей, которые сталкивались с его «естественным резервуаром», т. е. с веслоногими. Для того, чтобы передаваться от человека к человеку, ему понадобились благоприятные условия: это теплая комфортная среда, постоянный контакт с человеком и немножко эволюционного времени.
Способов перестроиться исключительно на людей у вибриона было предостаточно, но он обеспечил себе будущее научившись создавать микроколонии в кишечнике и вырабатывать токсин. Последнее умение стало его главным преимуществом. Вырабатывая токсин, вибрион заставлял бурным потоком жидкости вымывать остальные кишечные бактерии, избавляясь таким образом от конкурентов, позволяя вибриону, микроколонии которого намертво уцепились за стенки кишечника, без проблем там обосноваться.

Также благодаря бесконтрольному бурному испражнению холерный вибрион проникал куда угодно, на немытые руки через которые он попадал в следущую жертву или вместе с содержимым уборных попадал в сточные воды загрязняя их и т.д. К слову, неумелое обращение Европейцев того времени с отходами жизнедеятельности сыграло Холере на руку. В купе, конечно же, с медицинскими представлениями о происхождении всех болезней. Эти два столпа мировой культуры 19 века, а точнее антисанитария и неправильное представление о бактериях, точнее его отсутствие, сыграли решающую роль в распространении заразы на весь мир.
Во первых, в те времена принято было вываливать все отходы в реки, считалось, что если запаха не слышно, то и проблемы нет. Согласно Гиппократовой миазматической теории возникновении всех заболеваний, принято было считать, что вся зараза находится в воздухе. О бактериях говорить в те времена было не принято, и это учитывая тот факт, что микроскоп изобрели аж за два столетия до этого(но поговаривают, что не совсем они были пригодны для рассматривания в них конкретно бактерий, но сам не уточнял). Медицинское сообщество было непоколебимо и до конца не признавало природу возникновения холеры, а именно то, что вибрион передается с водой(даже тогда, когда об этом на каждом углу трещали), и что если тщательно очищать воду или брать её из реки выше(до того как в неё выльются тонны экскрементов зараженных горожан), то люд, всё же не будет так стремительно отходить в мир иной.
Отказывались также и от лечения холеры солевым раствором, который восполнял потерю жидкости в организме и давал просто колоссальные шансы выжить заболевшим. Логика лечения предполагала восполнить вызванную рвотой и диареей потерю жидкости, т.к организм от потери жидкости просто-напросто высыхал. От этого метода открещивались всё потому же, она противоречила Гиппократовой парадигме. Согласно гиппократову учению, эпидемические болезни вроде холеры распространяются через зловонные испарения, через так называемые миазмы, отравляя тех, кто их вдыхает. Поэтому холерных больных мучает неукротимая рвота и понос: организм силится исторгнуть попавший в него с миазмами яд. На то время это было более чем логично, хотя бы потому, что другого объяснения ни у кого не было, а если у кого-то и было, то оно сразу же подавлялось неукротимой силой авторитета учёных мужей.
Противодействовать этим процессам с помощью соленой воды и чего бы то ни было, в принципе выглядело с философской точки зрения таким же ошибочным, как сегодня отковыривать корочку на ране. Не помог даже наглядный пример действия этого метода от Уильяма Стивенса, простого врача трудивегося на Виргинских островах. Не помог потому, что он - Стивенс, был никто, а в те времена, если никто претендует на шатание парадигмы, он шлётся куда подальше. Стивенс провел просто потрясающий эксперимент, в 1832 году он поил соленой жидкостью более двухсот больных холерой в одной лондонской тюрьме – число скончавшихся от болезни составило всего 4 %. Это в десятки раз превосходило самые лучшие результаты, которые только могли продемонстрировать светилы того времени. Но ему не поверили и не восприняли всерьез. Эксперты, посетившие тюрьму, где Стивенс провел свои удачные опыты, его успехи не приняли и заявили, что
«Ни единого случая, симптомы которого соответствовали бы холерным, я там не наблюдал».

Холерным больным они были готовы признать тех, кто бился в агонии и находился при смерти, а раз таковых не было обнаружено, то собственно и холеры в тюрьме не было. Логика:)
В научных кругах Стивенса обозвали шарлатаном и посоветовали забыть о своей бесполезной “афёре”.Рецензенты и вовсе подняли его на смех -
«В отличие от свинины и сельди, – ерничал один из рецензентов в 1844 году, – засолка больных не слишком способствует продлению срока их жизни».
Таких прецедентов становилось всё больше и Гиппократова миазматическая теория сыпалась словно песочный замок. Авторитетному учёному того времени - Джону Сноу - удалось собрать неопровержимые доказательства в свою пользу и доказать, что холерой заражаются именно через употребление загрязненной воды. Прошло немало времени с тех пор, как к идеям Сноу начали прислушиваться. Но всё же, реконструкция канализации, которая предполагала не сбрасывание отходов в реку, а хранение их в отдельных местах, лечение солевыми растворами пациентов и другие методы позволили миру избавиться от такой напасти, как холера ну или свести её жертвы к минимуму.
Но всё же это не значит что холера полностью отошла от дел, в современном мире эта болезнь больше характерна для развивающихся стран, где все ещё очень плохо с чистой питьевой водой и нормальной системой канализации. К примеру, в 2010 году на Гаити была вспышка холеры, более двухсот тысяч человек оказались заражены и четыре с половиной тысячи погибло. Так что, рано пока петь дифирамбы и хоронить эту серьезную напасть. Хоть и против этой болезни есть вакцины, большинство из которых эффективны только в течении полу года, а потом эффективность действия постепенно снижается. Но радует тот факт, что такую криповую и быстро развивающуюся болезнь всё же лечат и лечат довольно успешно, хоть это и по прежнему неприятная штуковина.
Холера - [История медицины]
Содержание статьи
Холера (синонимы болезни: холера азиатская, холера Эль-Top) - острая, особо опасная инфекционная болезнь, которая вызывается холерными вибрионами, имеет фекально-оральный механизм заражения, характеризующийся эпидемическим распространением и клинической картиной тяжелого гастроэнтерита с резким обезвоживанием организма, расстройствами гемодинамики.Исторические данные холеры
Холера относится к древнейшим болезням человека. Название ее, как полагают, происходит от греч cholero - желоб, желоб. В истории холеры условно выделяют четыре периода. Первый период распространения холеры длился от древних времен до 1817 г. Именно в те времена холера была эндемической болезнью для стран Юго-Восточной Азии, расположенных в бассейне рек Ганг и Брахмапутра. В 1817 г. холера распространилась за пределы Индии, на Филиппины, в Китай, Японию, регионы Северной и Восточной Африки, а позже через южные районы России, Закавказья в страны Европы, в частности на территорию современной Украины. В течение второго периода в истории холеры (1817-1926 pp.) Наблюдалось шесть опустошительных пандемий холеры (1817-1823, 1826-1837, 1846-1862, 1864-1875, 1883-1896, 1902-1925 pp.).Впервые холерный вибрион, как вероятный возбудитель болезни, был описан в 1849 p. Poucliet, в 1853 p. Pacini и в 1874 p. Е. Недзведская. Однако лишь в 1883 г. в начале пятой пандемии R. Koch выделил холерный вибрион в чистой культуре и описал его свойства. В 1906 p. F. Gotschlich на карантинной станции Эль-Top выделил другой биологический вариант вибриона, который отличался от «классического» способностью гемолизировать эритроциты барана. Этот вибрион был известен и раньше как возбудитель холероподобных болезней, но его не признавали за возбудитель холеры.
В третьем периоде истории холеры (1926-1960 pp.) Она вновь наблюдалась в эндемических регионах Юго-Восточной Азии (Индия, Пакистан, Бангладеш).В 1937-1939 pp. на острове Целебес (Сулавеси) в Индонезии возникла вспышка «холероподобных» болезней с высокой (70%) летальностью, которая была вызвана вибрионом Эль-Top. С 1961 г. эта болезнь распространилась на другие страны. С 1961 г. начался четвертый период распространения холеры (седьмая пандемия), которая продолжается и поныне. Решением ВОЗ (1962) вибрион Эль-Top официально признан как возбудитель холеры. Седьмая пандемия холеры, вызванная именно этим возбудителем, характеризуется некоторыми клинико-эпидемиологическими особенностями. В 70-80-е годы пандемия достигла стран Европы (в том числе наблюдалась на юге Украины) и Африки. Начиная с 1970 г. холера ежегодно регистрировалось в 40 странах мира. По неполным данным ВОЗ, за период с 1961 по 1984 pp. в мире холерой переболели 1,5 млн человек. Большая часть всех случаев холеры приходилась на страны Африки, где в отдельных регионах сформировались устойчивые эндемичные очаги. В последнее время заболеваемость холерой остается достаточно высокой. Особенно опасна эпидемическая ситуация сложилась в начале 90-х годов в странах Латинской Америки. В эти же годы холера регистрировалась в Индии, Австралии, США, Англии. Франции, Испании, Румынии, Украины. Настораживает то, что наряду с холерой Эль-Top стали чаще регистрироваться случаи заболевания, вызванного классическим биоваром холерного вибриона.
Этиология холеры
Возбудителями холеры является биовары Vibrio cholerae: Vibrio choleare asiaticae и Vibrio El-Tor из рода Vibrio, семьи Vibrionaceae. Холерные вибрионы имеют форму изогнутой палочки-запятой 1,5-3 мкм длиной, 0,2-0,3 мкм толщиной; очень подвижны, монотрихи, не образующие спор и капсул, грамотрицательные. Хорошо растут на простых щелочных средах при температуре от 10 до 40 ° С. На плотных питательных средах образуют прозрачные, имеющие голубой оттенок, выпуклые, дисковидные колонии. Холерные вибрионы по-разному ферментируют дисахариды. По свойством ферментировать сахарозу, арабинозу, маннозу Хейберг разделил все вибрионы на 8 хемоваров, холерные вибрионы относятся к 1-му хемовару: сахароза (+), арабиноза (-), манноза (+).Холерные вибрионы способны продуцировать термостабильный эндотоксин, термолабильный экзотоксин (холероген) с сильным энтеротоксичным действием, а также фибринолизин, гиалуронидазу, коллагеназу, нейраминидазу и другие ферменты. Возбудители холеры имеют типоспецифический термостабильный О-антиген и групповой термолабильный Н-антиген (Базальное). По О-антигенам холерные вибрионы делятся на 3 серологических типа: Отава, Инаба и Гикошима. По отношению к холерным фагам вибрионы делятся на 5 основных фаготипов: А, В, С, D, Е.
У больных острыми кишечными инфекциями, вибриононосителей, а также из сточных вод открытых водоемов выделяют НАГ-вибрионы (неаглютинабильные), которые не аглютинируются поливалентной холерной О-сывороткой, не отличаются по морфологическим, культуральным и ферментативными свойствами от холерных вибрионов, имеют одинаковый с ними Н-антиген, но принадлежат к разным О-групп. Исследования, проведенные в последнее время, требуют пересмотра мнения относительно природы НАГ-вибриоиив. Вероятно, что феномен неаглютинабильности является временно приобретенным признаком любого биовара холерных вибрионов в результате их длительного пребывания и размножения при неблагоприятных условиях внешней среды. Считают, что по возвращении в благоприятные условия эти вибрионы способны обновлять свои предыдущие (в том числе патогенные) свойства.
Холерные вибрионы сравнительно устойчивы к факторам внешней среды, особенно биовар Эль-Top. Они долго сохраняют жизнеспособность в воде, почве, сточных водах канализации, в пляжном песке, морской воде, на продуктах (в течение 1-4 месяцев), в фекалиях без высыхания - до 2 лет. При определенных условиях они могут размножаться даже в водоемах, иле. Все вибрионы малоустойчивы к действию прямого солнечного света, высушивания. При температуре 80 ° С они погибают в течение 5 мин, весьма чувствительны к действию дезинфицирующих средств.
Важной особенностью всех вибрионов является их высокая чувствительность к кислотам. Так, хлороуглеродная (соляная) кислота даже разведенная 1: 10 000 действует на них губительно.
Эпидемиология холеры
Холера - типичный антропоноз. Источником инфекции являются больные люди и бактерионосители. Больные выделяют возбудителя с фекалиями и рвотными массами в любом периоде болезни; в 1 мл жидких фекалий содержится 107-110 вибрионов. Однако более опасными в эпидемиологическом отношении являются больные легкой, стертой формой холеры, и «здоровые» носители, контакты с которыми не ограничиваются. Реконвалесценты и вибриононосители после перенесенной болезни, вызванной классическим биоваром возбудителя, могут выделять вибрионы от 2-3 недель до 2 месяцев (редко до 1-2 лет).Носительство вибрионов Эль-Гор длится 5-7 лет. В среднем носительство среди реконвалесцентов при холере Эль-Top составляет ЗО-50%, тогда как при классической - не превышает 20%. В очаге холеры отношение больных к носителям составляет 1: 10-20, а при холере Эль-Top - 1: 20-40. Механизм заражения холерой фекально-оральный
, возбудитель попадает в организм чаще всего через воду, реже через продукты питания или контактно-бытовым путем.
В последнее время в связи с усилением процессов урбанизации, а также вследствие отставания в развитии социальной сферы, отсутствие надлежащей очистки сточных вод наблюдается массивное загрязнение открытых водоемов. Анализ эпидемиологической ситуации по холере в Украине свидетельствует о значительном удельном весе водного фактора в распространении этой инфекции. Настораживает факт, что на территории некоторых восточных и южных областей Украины наблюдается постоянное пребывание вибриона Эль-Top в открытых водоемах, результатом чего является водная вспышка холеры в Одесской области в 1991 г. В 1990 - 1991 pp. регистрировались единичные случаи холеры в Бердянске, Мариуполе, вызванные также употреблением инфицированной воды открытых водоемов. Особая роль принадлежит гидробионтам как объектам передачи инфекции. Так, в рыбе, крабах, креветках, моллюсках при нахождении их в загрязненных водоемах накапливаются и долго сохраняются вибрионы Эль-Top. Реже происходит непосредственное заражение при контакте с больным или вибриононосителем. Последние вспышки холеры вызванные употреблением инфицированных овощей, фруктов, молока и т.д.
Восприимчивость к холере высокая. Наиболее восприимчивы лица с гипо-, анацидным состоянием желудочной секреции. В эндемичных регионах преобладают заболевания среди детей и пожилых людей. В начале эпидемии чаще болеют мужчины 20-40 лет.
Сезонность летне-осенняя , что связывается с более благоприятными условиями относительно хранения и размножения возбудителя во внешней среде, активизацией факторов передачи, увеличение потребления продуктов, имеющих щелочную реакцию (овощи, фрукты), а также с увеличением употребления воды, различных напитков, вследствие чего уменьшается кислотность содержимого желудка, что способствует переходу вибрионов в тонкую кишку.
Перенесенная болезнь оставляет достаточно устойчив видоспецифический иммунитет. Повторные заболевания наблюдаются редко. Такие особенности холеры Эль-Top, как чаще и продолжительное носительство, большая устойчивость возбудителя к факторам внешней среды и антибиотикав, обуславливают более серьезный эпидемиологический прогноз.
Патогенез и патоморфология холеры
Входными воротами инфекции является пищеварительный канал . Предпосылкой для внедрения возбудителя в тонкую кишку является преодоление кислотного барьера желудка. Вибрионы, которые его преодолели, попадают в тонкую кишку, где вследствие щелочной реакции содержимого создаются благоприятные условия для их размножения. В тонкой кишке вибрионы выделяют токсичные вещества. Холероген (экзотоксин), который по своей природе является фармакологическим ядом, а не воспалительным агентом, связывается со специфическими рецепторами энтероцитов, проникает внутрь клеток, нарушает их метаболизм, токсины холерного вибриона активируют синтез и выделение своеобразного гормона - вазоактивного интестинального пептида (виги). Все это активирует ферменты аденилциклазу и гуанидинциклазу. В результате возрастает синтез циклического аденозинмонофосфата (цАМФ) и гуанидинмонофосфата (цГМФ), уровень и определяет интенсивность секреции в кишечнике, значительно повышается. Следствием этих процессов является активизация транспорта изотонической жидкости в просвет кишечника при одновременном нарушении обратного всасывания ее в связи с блокадой натриевого насоса. Дефицит обратного всасывания может достигнуть 1 л/ч и более. Возникает диарея, а позже рвота. Жидкость, выделяемая из кишок, богатая на ионы натрия, калия, хлора. Потеря изотонической жидкости с фекалиями и рвотой достигает 20 л и более, чего, как правило, не наблюдается при кишечных инфекциях другой этиологии. Все эти явления обуславливают катастрофическую изотоническую дегидратацию, гипогидремию, сгущение крови, обезвоживание организма, дисбаланс электролитов, гипергиротеинемию что ухудшает кровоснабжение тканей, что приводит к гипоксии, ацидозу, экстраренальной азотемии. В конечной фазе процесса больной может погибнуть на фоне гиповолемического шока, тромбогеморрагического синдрома, экстраренальных нарушениях мочеиспускания, холерной комы.Схема патогенеза холеры имеет следующие этапы:
- Попадание холерного вибриона в кишечник, размножение его в щелочной среде и разрушения, освобождения и накопление токсинов, в том числе холероген.
- Усиление секреции изотонической жидкости:
а) активация холерогена аденилциклазы мембран энтероцитов, усиленное образование цАМФ (цГМФ), повышение проницаемости биологических мембран энтероцитов для натрия и воды,
б) блокирование натриевого насоса, резкое уменьшение реабсорбции изотонической жидкости. - Дегидратация (в катастрофической форме).
- Сгущение крови, замедление кровотока, гипоксемия, гипоксия.
- Метаболический ацидоз с накоплением токсичных продуктов.
- Экстраренальные нарушения мочеиспускания (гипогидремия) вплоть до анурии, в тяжелых случаях - экстраренальная кома.
Клиника холеры
Инкубационный период длится от нескольких часов до пяти дней (чаще 1-3 дня). Продромальные явления нетипичные, но иногда в течении непродолжительного периода (от нескольких часов до суток) наблюдаются характерные симптомы, которые, особенно в случае соответствующей эпидемиологической ситуации, позволяют заподозрить холеру: чувство тревоги, слабость, урчание в животе, боль в жевательных и икроножных мышцах, потливость, головокружение, похолодание конечностей.В типичных случаях холера начинается остро с поноса с императивными, неожиданными для больного позывами к дефекации без боли в животе и тенезмы. Кал быстро становится водянистым и далее напоминает рисовый отвар, теряет специфический запах и приобретает запах сырой рыбы или тертого картофеля (Г. А. Ивашенцов).
Возможно урчание около пупка или внизу живота. Через несколько часов, иногда через сутки, к поносу присоединяется многократная рвота, иногда фонтаном, без тошноты, боли в подложечной области. Рвотные массы быстро теряют характерный вид, становятся водянистыми и также напоминают рисовый отвар.
Профузный понос, многократная рвота с большим количеством рвотных масс быстро приводят к обезвоживанию организма. Нарастают интоксикация, слабость, жажда, сухость во рту. Кожа приобретает синюшный оттенок, становится влажной, холодной на ощупь, теряет эластичность, тургор ее снижается. Язык сухой, животвтянут, безболезненный, возможен метеоризм (гипокалиемия). Голос становится осипшим, дыхание учащается (тахипноэ), артериальное давление снижается, наблюдается тахикардия. Уменьшается диурез, возникают судороги отдельных групп мышц. Сознание сохранено, больные равнодушны, испытывают страх. Существенных изменений в периферической крови на начальном этапе нет, в дальнейшем эти изменения в основном связаны с ее сгущением. Температура тела остается, как правило, нормальной. Течение холеры может быть разным - от легких, стертых форм до тяжелых, молниеносных, когда больной погибает через несколько часов. По выраженности клинических проявлений различают легкую, среднетяжелую, тяжелую и особенно тяжелую форму. Тяжесть течения определяется степенью обезвоживания, гемодинамических и метаболических расстройств.
Степень обезвоживания лежит в основе клинико-патогенетической классификации холеры. Различают четыре степени обезвоживания, критерием которых является дефицит массы тела (%), а также показатели клинико-биохимического обследования.
У больных с обезвоживанием I степени наблюдается понос и рвота 2-4 раза в сутки, дефицит массы тела не превышает 3%. Самочувствия обычно удовлетворительное, больной испытывает слабость, сухость во рту, жажду. Физико-химические показатели крови остаются в норме. В течение 1-2 дней, часто спонтанно, наступает выздоровление. Холера с обезвоживанием I степени проявляется у 40-60% больных и регистрируется чаще во время разгара и спада эпидемической вспышки.
В случае обезвоживания II степени , которая наблюдается у 20-35% больных, потеря жидкости составляет более 3% (до 6%) массы тела. Болезнь имеет острое начало, характеризуется профузным поносом (стул до 15-20 раз в сутки), фекалии постепенно теряют характерный вид, напоминают рисовый отвар. Часто присоединяется рвота, быстро нарастает обезвоживание. Больные жалуются на слабость, головокружение, сухость во рту, жажду. Кожа сухая, бледная, часто с неустойчивым цианозом, охриплость голоса, иногда судороги икроножных мышц, кистей, стоп, подергивания жевательных мышц, икота. Наблюдаются тахикардия, снижение артериального давления до 13,3 / 8,0-12,0 / 6,7 (100/60-90/50 мм рт. ст.).
Нарушение электролитного баланса крови непостоянно, чаще имеют место гипохлоремия и гипокалиемия. Развивается компенсированный метаболический ацидоз, у отдельных больных незначительно повышается плотность плазмы крови и увеличивается гематокритное число. Часто наблюдается повышение количества эритроцитов и гемоглобина, что обусловливается прогрессирующим обезвоживанием и сгущением крови. Болезнь длится 3-4 дня. Как и в случае обезвоживания I степени, также возможно спонтанное выздоровление без лечения, для регидратации достаточно пить солевые растворы (например, «Оралит»).
Обезвоживание III степени (15-25% случаев) характеризуется потерей более 6% (до 9%) массы тела. Симптомы обезвоживания четкие, плохо компенсируются без парентеральной регидратации. Стул очень частый, фекалии водянистые, напоминают рисовый отвар. Наблюдается повторная рвота, сухость во рту, значительная жажда на фоне непрекращающихся позывов к рвоте, судороги всех групп мышц, возбуждение, беспокойство. Характерная теграда симптомов: понос, рвота, обезвоживание, судороги. Эти симптомы дополняются акроцианозом или общим цианозом, снижением тургора кожи (взятая в складку, она плохо расправляется), на кистях кожа в складках (симптом руки прачки). Черты лица больного заостряются, взгляд страдальческий, омраченный (fades cholerica), голос глухой, осипший (vox cholerica), иногда появляется афония. Нарастает гиповолемия, гипоксия, сгущение крови приводит к гемодинамическим расстройствам. Артериальное давление снижается до 10,7 / 8,0-9,3 / 6,7 кПа (80/60-70/50 мм рт. Ст.), Пульс слабый, тахикардия до 110-130 ударов в 1 мин. Температура тела снижается до 35,5 ° С, слизистые оболочки сухие, в животе бурчание, возможна незначительная болезненность в эпигастральной области. Тахипноэ, олиго-, анурия. У 50% больных наблюдается нейтрофильный лейкоцитоз до 9-10 9 в 1 л, СОЭ увеличена или нормальная. Углубляется гипокалиемия, гипохлоремия при гипернатриемии. Масса циркулирующей плазмы крови снижается до 33 мл / кг (в норме 42-45 мл / кг), нарастает экстраренальная азотемия.
Обезвоживание IV степени , или холерный алгид (лат. algidus - холодный),- это обезвоживания с потерей около 10% массы тела и более. Наблюдается во время вспышек холеры у 8-15% больных. Перед развитием алгидного состояния возможны кратковременные проявления предыдущих ступеней обезвоживания, быстро (за несколько часов) сменяют друг друга. Состояние больного резко ухудшается. Прогрессирование болезни приводит к развитию гиповолемического шока. Вследствие пареза кишечника понос и рвота могут временно уменьшиться или даже прекратиться, но иногда они возобновляются на фоне регидратации или после ее окончания. Все симптомы обезвоживания резко выражены. Температура тела снижается до 35 ° С или до «трупной температуры» (31 ° С) (М. К. Розенберг). Кожа холодная («как лед»), покрытая липким потом, тургор и эластичность ее резко снижены (складка не разравнивается, симптом руки прачки), чувствительность кожи снижается (горчичник проходит бесследно). Черты лица еще более обостряются, типичное «холерные лицо», заметна синюшность вокруг глаз - симптом темных (холерных) очков, а при дальнейшем обезвоживании - симптом заходящего солнца. Глаза больного пылу, глазные яблоки сморщенные, слепота. Части тела, что выпячиваются, - уши, нос, концы пальцев, губы - серо-синюшного или фиолетового цвета. Голос Бесшумный или афония.
Выраженная одышка (50-60 дыхательных экскурсий в 1 мин), часто больные дышат открытым ртом. В акте дыхания принимают участие все мышцы грудной клетки.
Судороги тонического характера распространяются на все грудные мышцы, в том числе на диафрагму, что приводит к прочной икотые. Анурия. Пульс нитевидный (до 140 в 1 мин и более), тоны сердца резко приглушены, II тон может исчезать, II тон заменяется шумом, оказывается шум трения перикарда. Больной находится в состоянии глубокой прострации. Кровь резко сгущенная, количество эритроцитов 6-8-10 12 в 1 л, гемоглобина - около 180 г / л и более, лейкоцитов - 80-10 9 в 1 л, гематокритного число достигает 0,6 и более, СОЭ нормальная. Наблюдается гипокалиемия - ниже 2,5 ммоль / л. Если своевременное лечений не проводится, болезнь переходит в фазу асфиксии, холерную кому. Смерть наступает на фоне потери сознания, повторных приступов коллапса, тахипноэ, судорог. В летальных случаях продолжительность болезни не превышает З-4 дня.
Реактивный период (выздоровления) при холере может наступить на фоне обезвоживания любой степени, в том числе и алгид. Его начало трудно предсказать. Этот период характеризуется постепенным угасанием острых проявлений болезни, кожа больного приобретает нормальный цвет, теплеет, восстанавливается ее эластичность, пульс постепенно приближается к норме, тоны сердца становятся более громкими, повышается артериальное давление, крепнет голос, появляется моча до полиурии.
Постепенно в течение 2-3 дней температура тела возвращается в норму. Такие резкие обратные изменения в большинстве случаев быстро проходят при интенсивной регидратационной терапии.К атипичным формамам болезни относится молниеносная (фульминантная) холера, при которой наблюдается внезапное начало и бурное развитие обезвоживания, вследствие чего быстро развиваются гиповолемический шок, судороги всех групп мышц, появляются симптомы энцефалита, наступает холерная кома. Некоторые исследователи (А. Г. Никотел) эту форму болезни объясняют возможностью пребывания и размножения холерного вибриона в желчных путях, куда возбудитель попадает через общий желчный проток из двенадцатиперстной кишки, где он до этого размножился до огромного количества. Критическое состояние развивается молниеносно вследствие попадания в кровь через неповрежденную стенку желчного пузыря большого количества токсичных продуктов холерных вибрионов в раннем периоде болезни.
Сухая холера (cholera sicca) - очень тяжелая («трагическая») форма болезни со злокачественным течением. У больных такую форму среди полного здоровья появляется резкая слабость, быстро развивается коллапс, одышка, судороги, цианоз, коматозное состояние. Эта форма по несколько часов приводит к летальному исходу при недостаточности кровообращения и дыхания. Такой вариант наблюдается редко, как правило, у истощенных больных.
Стертая форма болезни характеризуется нечеткой симптоматикой и легким течением (чаще наблюдается в случае холеры Эль-Top).
Течение холеры у детей дошкольного возраста имеет некоторые особенности. Гастроэнтерит, как правило, развивается реже и болезнь протекает в форме энтерита. Чаще наблюдаются тяжелые формы, поскольку дети тяжелее переносят обезвоживание. У них чаще возникают поражения центральной нервной системы, проявлениями чего являются адинамия, судороги, клонические судороги, глубокое нарушение сознания, кома. У детей быстрее развивается обезвоживание, степень которого установить труднее в связи с относительно большим объемом внеклеточной жидкости, поэтому показатели относительной плотности плазмы крови является менее информативными. У детей большая склонность к гипокалиемии, значительное повышение температуры тела. Понос имеет изнурительный характер. Возможны менингеальные симптомы.
Подобные проявления могут наблюдаться также у лиц пожилого возраста вследствие ареактивности (авитаминоз, интеркуррентные заболевания). Летальность достигает 20-40% и более.
Особенности современного течения холеры связаны со спецификой вибриона Эль-Гор. Холера, вызванная этим возбудителем, имеет преимущественно более легкое течение, чаще наблюдаются стертые и атипичные формы с длительным постинфекционным, нередко здоровым вибриононосительством.
Осложнения холеры
Одним из осложнений холеры является холерный тифоид (Гризингер), который часто развивается в начале реактивного периода вследствии проникновения гнилостных или иных микроорганизмов из кишечника в кровь на фоне глубокого угнетения иммунологической реактивности организма. В случае возникновения такого осложнения наблюдается внезапное повышение температуры тела до 39 ° С и выше. Появляются головная боль, сонливость, тифозное состояние, гепатолиенальный синдром. На коже возможно розеолезная сыпь, из крови выделяют возбудителей кишечных инфекций (сальмонеллы, эшерихии и др.).. Если у больных, находящихся в таком состоянии, наступает холерная кома вследствие экстраренальной азотемии, то летальный исход неизбежен. Выздоровление возможно, но наступает очень медленно.Другими осложнениями холеры является пневмония, которая часто сопровождается отеком легких, а также флегмона, абсцесс, гнойный паротит, цистит и др..
Прогноз холеры
Благодаря широкому применению патогенетического лечения (регидратации) летальность от холеры резко уменьшилось, однако при обезвоживании III-IV степени прогноз всегда серьезный. В последнее время летальность уменьшилась с 6 до 1%.Диагноз холеры
Во время эпидемической вспышки холеры и наличии типичных проявлений болезни диагностика не является сложной и может основываться только на клинической симптоматике. Однако при легкой форме болезни с обезвоживанием I и II степени возникают значительные диагностические трудности, особенно в межэпидемический период.Опорными симптомами клинической диагностики холеры являются:
- классическая тетрада - понос, рвота, обезвоживание (изотоническая дегидратация), судороги,
- острое начало болезни с поноса и следующей рвоты (без тошноты, боли в животе, тенезмы), рвотные массы и фекалии в виде рисового отвара или молочной сыворотки,
- субнормальная температура тела;
- акроцианоз (тотальный цианоз), симптомы холерного лица, руки прачки, холерной складки, холерных очков;
- хриплый бесшумный голос (до афонии), тахипноэ, тахикардия, снижение артериального давления (до коллапса), олигоанурия.
Специфическая диагностика холеры
Используют как классические, так и экспресс-методы. К классическим исследованиям принадлежит бактериологический метод, который является основным и решающим в лабораторной диагностике холеры. Для бактериологического исследования используют фекалии и рвотные массы. Если нет возможности доставить материал в лабораторию в течение 3 ч, используют среды-консерванты (щелочная 1% пептонная вода, висмутсульфитне среду Рида и др.).Материал собирают в индивидуальные судна, отмытые от дезинфицирующих растворов. Для исследования берут 10-20 мл материала, который при помощи обеззараженных кипячением ложек собирают в стерильные банки или пробирки. Для получения материала также используют ректальные ватные тампоны, реже резиновые катетеры. Материал доставляют в лабораторию в металлической таре специальным автотранспортом. При получении и транспортировки материала следует строго соблюдать правила личной безопасности. Материал высевают на 1% лептонной воду (предыдущий результат через 6 ч) с последующим посевом на густые питательные среды. Конечный результат получают через 24-36 час.
Существенным недостатком классических методов лабораторной диагностики является сравнительно большая продолжительность всего периода идентификации возбудителя. Поэтому все шире при холере используют экспресс-методы диагностики: реакции имобилизадии, микроагглютинации вибрионов противохолерной О-сывороткой с использованием фазово-контрастной микроскопии (результат получают через несколько минут), макроаглютипации с применением специфической противохолерной О-сироваткн и реакцию иммунофлюоресценции (результат через 2 - 4 ч).
В целях серологической диагностики используют РИГА, РН, ИФА.
Применяется также метод идентификации холерного фага, но он имеет вспомогательный характер.
Дифференциальный диагноз холеры
Холеру следует дифференцировать с эшерихиозом, пищевыми токсикоинфекциями, стафилококковым пищевым отравлением, шигеллезом, ротавирусным гастроэнтеритом, отравлениями мухомором зеленым, пестицидами, солями тяжелых металлов.При сальмонеллезном гастроэнтерите обезвоживание редко достигает III или IV степени. Сначала появляется боль в животе, тошнота, рвота, повышается температура тела и только позднее присоединяется понос, в то время как холера начинается с поноса, а рвота возникает позже, на фоне прогрессирующего обезвоживания. У больных сальмонеллезом фекалии зеленого цвета с примесью слизи, вонючие. Часто выявляется увеличение печени и селезенки, что нетипично для холеры.
Шигеллез характеризуется спастическим болью в левой подвздошной области, тенезмами, небольшим количеством фекалий с примесью слизи и крови, чего нет при холере, почти не наблюдаются признаки обезвоживания.
У больных эшерихиозом повышается температура тела, постепенно развивается обезвоживание (эксикоз), долго сохраняется каловый характер фекалий, которые у маленьких детей имеют оранжевый цвет.
Ротавирусный гастроэнтерит наблюдается в виде вспышек, преимущественно в осенне-зимний период, фекалии пенистые, обезвоживание не достигает такой степени, как при холере. Часто выявляются гиперемия и зернистость слизистой оболочки ротовой части глотки.
Отравления мухомором зеленым (бледной поганкой) часто, как и холера, сопровождается синдромом энтерита, но для него характерны резкие боли в животе и тяжелое поражение печени с желтухой. Нужно также дифференцировать холеру с отравлениями соединениями мышьяка, метиловым спиртом, антифризом (большое значение имеет анамнез), а также с тяжелыми формами малярии.
Лечение холеры
Первоочередной и самой эффективной у больных холерой является патогенетическая терапия. Она охватывает лечебные мероприятия, направленные прежде всего на борьбу с обезвоживанием и потерей организмом больного минеральных солей, с ацидозом, а также на нейтрализацию и выведение токсинов из организма, уничтожение возбудителя.
Поскольку тяжесть течения холеры обусловливается острым обезвоживанием, то самым существенным следует считать своевременную и качественную регидратацию путем парентерального введения изотонических солевых растворов. Регидратация осуществляется в два этапа: первый - первичная регидратация с целью компенсации водно-электролитного дефицита, который уже есть, второй - коррекция потери воды и электролитов, что продолжается.
Обязательным условием эффективности регидратационной терапии является решение трех вопросов: какие растворы, в каком объеме и как их следует вводить больному.
Первый этап регидратации должен быть проведен в течение первых часов болезни. Объем растворов должен равняться начальному дефициту массы тела, о котором можно узнать из опроса больного или его родственников. Есть несколько способов определения общего объема жидкости, необходимого для регидратации. Наиболее простой - это уже упоминавшийся метод определения объема жидкости по потере массы тела.
Чтобы определить необходимый объем жидкости, можно использовать показатель относительной плотности плазмы крови больного. Так, на каждую тысячную долю повышение относительной плотности плазмы более 1,025 вводят парентерально 6-8 мл жидкости на 1 кг массы больного.
На начальном этапе регидратационной терапии обязательным является определение требуемого объема регидратационной жидкости через каждые 2 часа. Для этого с такой же периодичностью определяют относительную плотность плазмы крови, ионограму крови, регистрируют ЭКГ. Целесообразно также периодическое определение гемагокритного числа общего уровня белка плазмы крови и количества эритроцитов.
Для парентеральной регидратации используют солевые растворы. «Квартасиль» содержит натрия хлорида - 4,75 г, калия хлорида - 1,5, натрия ацетата - 2,6, натрия гидрокарбоната-1 г на 1 л воды для инъекций, раствор Филлипса № 1 («Трисиль») - натрия хлорида-5 г, натрия гидрокарбоната - 4, калия хлорида - 1 г на 1 л воды для инъекций, раствор Филлипса № 2 при нормальных показателях калия в плазме крови - натрия хлорида - 6 г, натрия гидрокарбоната-4 г на 1 л воды. Кроме приведенных растворов можно применять «Ацесиль», «Хлосиль», «Лактосиль».
Большое значение имеет скорость введения растворов. Так, в случае обезвоживания III-IV степени в первые 20-30 мин первичной регидратации 2-3 л раствора вводится струйно со скоростью 100 мл / мин, в течение следующих С-40 мин - по 50 мл / мин (1,5-2 л), в последние 40-50 мин - по 25 мл / мин (1,5 л). Опасения относительно опасности быстрого введения изотонических солевых растворов преувеличены. Опыт показывает, что именно быстрая регидратация способствует нормализации гемодинамики. Подкожное введение растворов больным холерой нецелесообразно и теперь не применяется. Необходимым условием проведения регидратационной терапии является контроль за температурой примененных растворов (38-40 ° С).
Больным с обезвоживанием I, а иногда и II степени возможно проводить регидратацию перорально. С этой целью используют «Оралит» («Глюкосолан») такого состава: натрия хлорида - 3,5 г, натрия гидрокарбоната - 2,5, калия хлорида-1, 5, глюкозы - 20 г на 1 л кипяченой питьевой воды. Можно применять также «Регидрон», «Гастролит» и др.. Рекомендуется навески солей и глюкозы растворять в воде с температурой 40-42 ° С непосредственно перед употреблением. В случае повторной рвоты следует воздерживаться от пероральной регидратации и вводить парентерально (внутривенно) растворы.
Струйное вливание растворов можно прекратить только после нормализации пульса, артериального давления, температуры тела. Критерием также является устранение гиповолемии, сгущение крови, ацидоза.
По окончании первичной регидратации продолжают компенсаторную регидратацию (второй этап). Коррекция потери жидкости и метаболических нарушений проводится с учетом исследуемых в динамике (каждые 4-6 ч) показателей гомеостаза, количества фекалий и рвотных масс. В тяжелых случаях коррекция продолжается в течение нескольких суток. В целях компенсаторной регидратации применяют приведенные выше изотонические растворы, которые чаще всего вводят внутривенно (капельно).
Регидратационную терапию можно прекращать только в условиях значительного уменьшения объема фекалий, отсутствии рвоты и преобладания количества мочи над количеством фекалий в течение последних 6-12 час. Общее количество солевых растворов, используемых для регидратации, может достигать 100-500 мл / кг и более.
У детей регидратация также проводится солевыми растворами, но, как правило, с добавлением 20 г глюкозы на 1 л раствора. Детям до 2 лет разрешается вводить внутривенно капельно (не струйно!) До 40% определенной путем расчета количества раствора в течение часа, а вся первичная регидратация должна проводиться медленнее (в течение 5-8 ч).
Применение сердечных гликозидов при лечении больных с декомпенсированным обезвоживанием противопоказано, поскольку прессорные амины углубляют нарушения микроциркуляции, способствуют развитию недостаточности почек.
В комплексной терапии больных холерой применяют антибиотики. При этом следует соблюдать принципы антибиотикотерапии:
- назначение антибиотика после получения материала для бактериологического исследования,
- непрерывность приема препарата (включая ночные часы),
- парентеральное введение, а после прекращения рвоты - пероральное,
- определения чувствительности возбудителя к антибиотикам.
Применение антибиотиков уменьшает продолжительность диареи. Курс лечения антибиотиками независимо от степени дегидратации должна составлять не менее 5 дней.
По такой же схеме проводится лечение бактерионосителей. При необходимости больным холерой приведены антибиотики назначают парентерально.
Особой диеты больные холерой не нуждаются. Сначала назначают диету № 4, а после 3-4 дней - общую с преобладанием продуктов, которые содержат много калия (например, картофель).
Профилактика холеры
Больных выписывают из больницы после получения отрицательных результатов бактериологического исследования, которое почимаеться перед выпиской, через 24-36 ч после окончания лечения антибиотиками. Исследуют троекратно кал, а у лиц из числа декретированных контингентов также желчь (порции В и С) - однократно.Важнейшим элементом профилактики является раннее выявление больных и вибрионосиив и изоляция их.
Госпитализация проводится в стационары трех типов учитывая эпидемиологическую целесообразность:
- холерный изолятор, в который госпитализируют больных холерой;
- провизорный изолятор (госпиталь), куда госпитализируют из очага всех больных желудочно-кишечные заболевания для установления ления точного диагноза,
- обсервационный изолятор (госпиталь) для обследования лиц, находившихся в контакте с больным или бактерионосители. Карантинные мероприятия (изоляция контактных лиц) проводятся в течение 5 суток. При обнаружении среди этого контингента больных холерой срок карантина определяется повторно от последнего контакта с выявленным больным.
Проводится тщательное эпидемиологическое исследование каждого случая холеры (вибриононосительства). При обнаружении случаев холеры осуществляют оперативный эпидемиологический анализ и уточняют границы ячейки. Необходимыми средствами являются профилактическая и заключительная дезинфекция, бактериологическое обследование на возбудителя холеры объектов внешней среды.
Если при обследовании выявляются НАГ-вибрионы, таких больных немедленно госпитализируют, а в очаге проводят исследования необходимых материалов на возбудителя холеры.
При наличии случаев холеры ограничивают пользование водоемами, миграцию населения. Проводится широкая санитарно-просветительная работа.
Профилактика холеры предусматривает санитарную охрану границ от завоза инфекции извне.В случае неблагоприятной эпидемиологической ситуации решается вопрос о вакцинации. Она проводится детям старше 7 лет и взрослым корпускулярной холерной вакциной и холерогенанатоксином однократно в дозе 0,8 мл. Иммунитет после вакцинации сохраняется в течение 4-6 месяцев. Ревакцинация проводится по эпидемиологическим показаниям не ранее чем через 3 месяца после первичной вакцинации.